病理
糖尿病的出現是因為負責控制血糖水平的胰島素不足或不能正常發揮功效,以致身體的細胞無法消耗葡萄糖產生能量,令糖分積累於體內,使血液中的葡萄糖水平過高,而需要經尿液排出體外。
一型糖尿病1-4
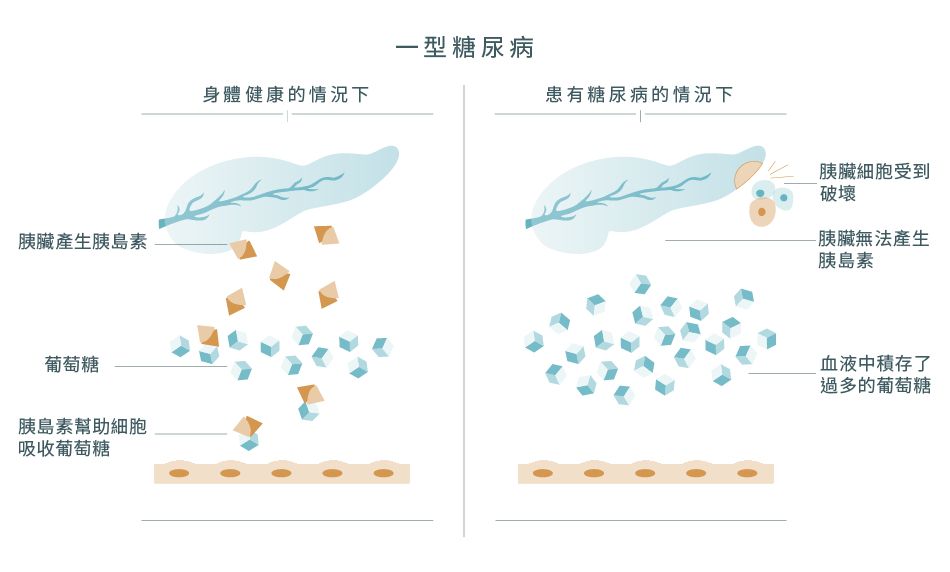
這亦稱為胰島素依賴型糖尿病。胰臟是製造胰島素的器官。然而,一型糖尿病患者的胰臟細胞受到破壞,令身體會缺乏正常水平的胰島素來幫助細胞吸收葡萄糖。現時未能準確知道胰臟細胞受破壞的原因,估計可能是受到病毒感染或毒性化學物質的影響,觸發了免疫系統錯誤地攻擊和破壞胰臟細胞。其他因素如基因遺傳、免疫系統疾病和外在環境也可能與胰臟細胞被破壞有關。
二型糖尿病1,2,5
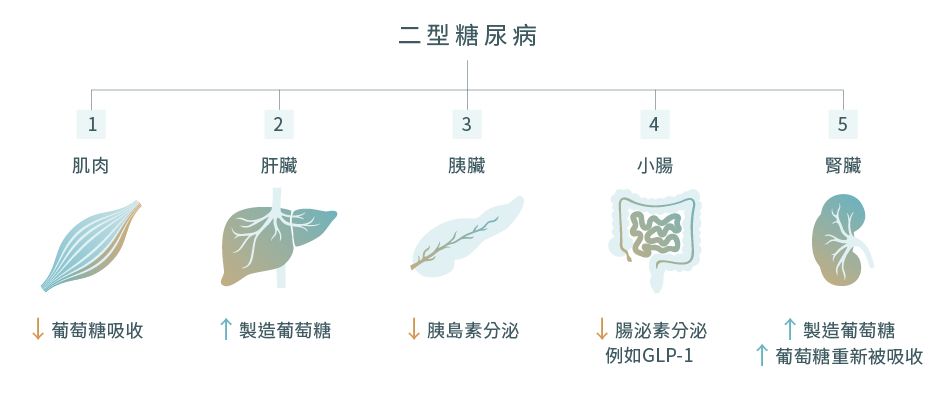
與一型糖尿病相反,二型糖尿病並非因為胰島素水平不正常而引起的,這表示二型糖尿病患者仍可以產生正常水平或水平偏低的胰島素,可惜這些胰島素卻被身體抵抗而無法發揮正常作用。除了胰島素被身體抵抗外,二型糖尿病患者的不同器官亦會出現變化,令體內的血糖水平上升。
這些情況包括:
- 肌肉細胞對胰島素產生抗性,無法有效吸收葡萄糖
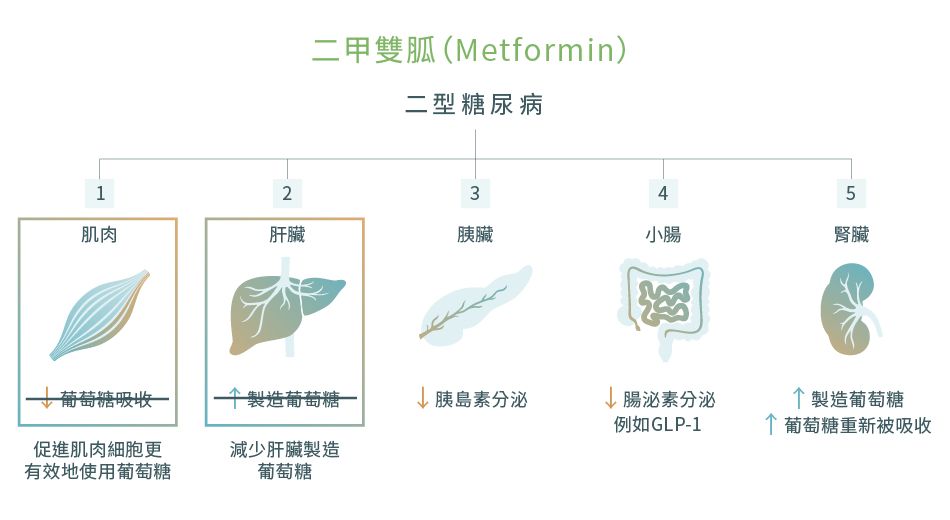
- 胰島素可抑制肝臟製造葡萄糖。由於肝臟細胞對胰島素產生抗性,肝臟將不受控地製造葡萄糖
- 胰臟細胞受損,減少胰島素分泌
- 腸泌素 (incretins) 分泌減少,令胰島素製造量減低。腸泌素本可以刺激增加胰島素及減少升糖素 (glucagon) 的製造,尤其於飯後或身體不需要升糖素時。在消化過程中,腸泌素還會降低食慾和減慢消化速度,以降低血糖
- 二型糖尿病患者的腎臟比健康人士容易製造和重新吸收更多葡萄糖
現有研究指出,二型糖尿病可能與遺傳因素有關,也受個人行為因素影響,例如缺乏運動、肥胖和不健康的飲食習慣等。
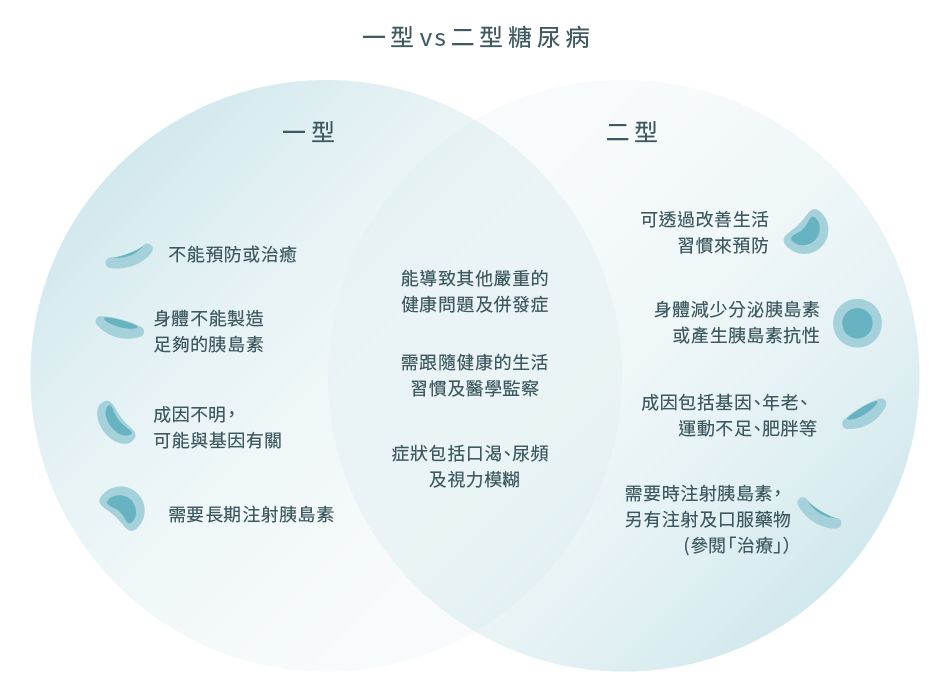
一型與二型糖尿病的相同與不同:5
參考資料:
- Center for Health Protection, Department of Health. Understanding Diabetes Mellitus. Available at: https://www.chp.gov.hk/en/static/90084.html Accessed 8 March 2021.
- Diabetes UK. Understanding diabetes. Available at: https://www.diabetes.org.uk/resources-s3/2017-11/understanding_diabetes.pdf Accessed 8 March 2021.
- Healthline. Everything You Need to Know About Diabetes. Available at: https://www.healthline.com/health/diabetes. Reviewed by Marina Basina on 28 February 2020. Accessed 8 March 2021.
- Practo. Diabetes Mellitus Type 1: Symptoms, Complications, and Treatment. Available at: https://www.practo.com/health-wiki/diabetes-mellitus-type-1-symptoms-complications-and-treatment/71/article. Accessed 8 March 2021.
- Prevention. Type 2 Diabetes: Every Important Fact to Know About Causes, Symptoms, and Treatments. Available at: https://www.prevention.com/health/health-conditions/a21764231/type-2-diabetes-definition/. Reviewed by Brittany Risher on 1 November 2018. Accessed 8 March 2021.
關注
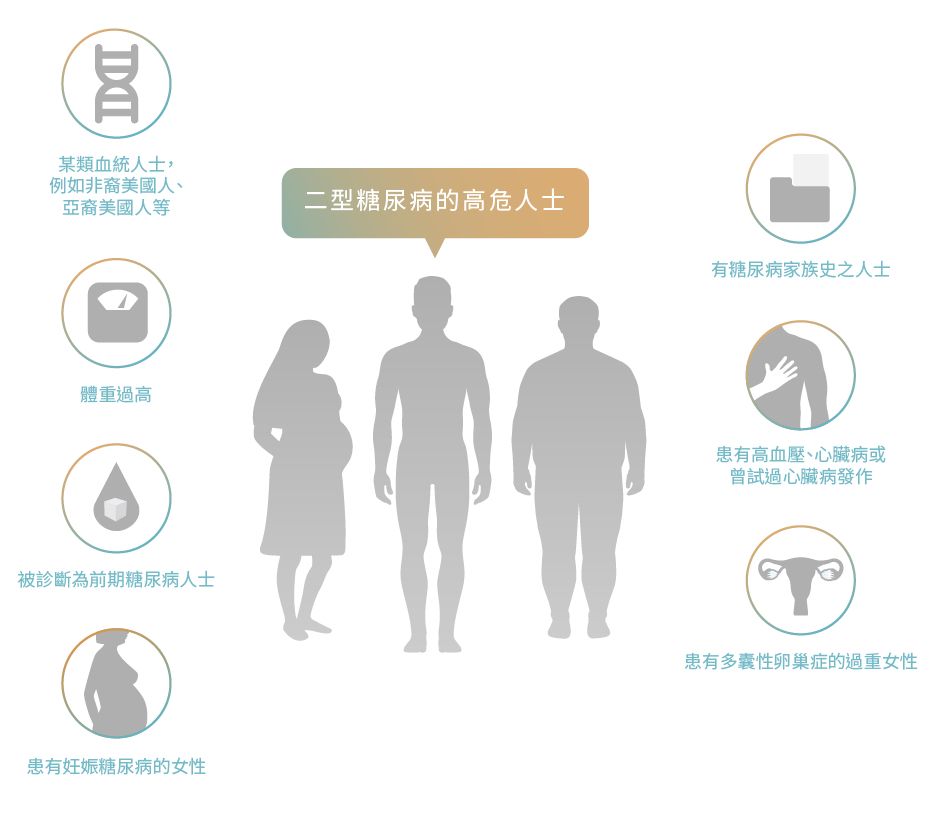
糖尿病高危人士1,2
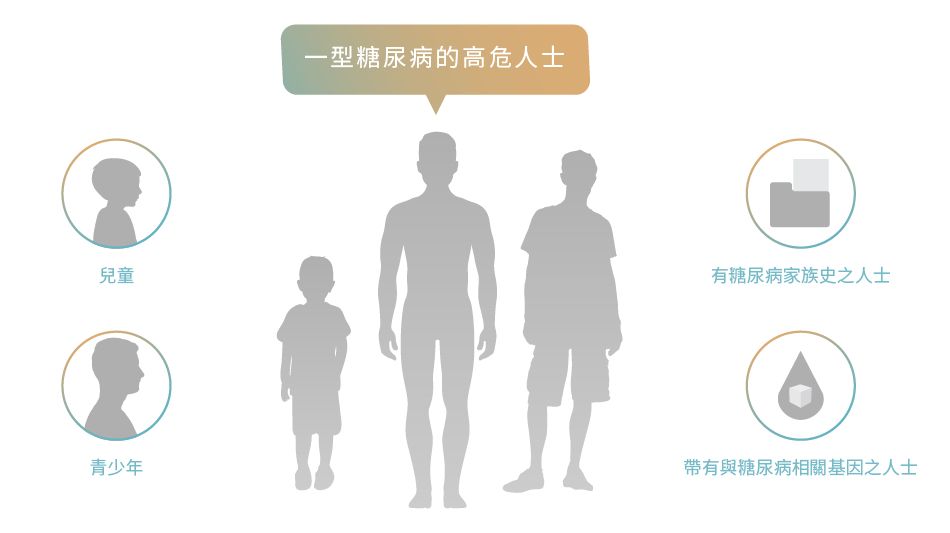
一型糖尿病的高危人士包括:
至於二型糖尿病,高風險人士包括:
參考資料:
- Diabetes UK. Understanding diabetes. Available at: https://www.diabetes.org.uk/resources-s3/2017-11/understanding_diabetes.pdf. Accessed 8 March 2021.
- Healthline. Everything You Need to Know About Diabetes. Available at: https://www.healthline.com/health/diabetes#risk-factors. Reviewed by Marina Basina on 26 February 2020. Accessed 8 March 2021.
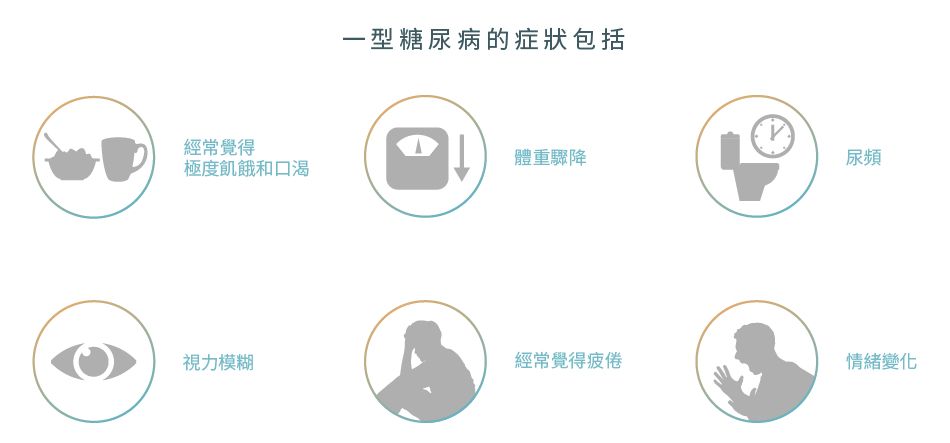
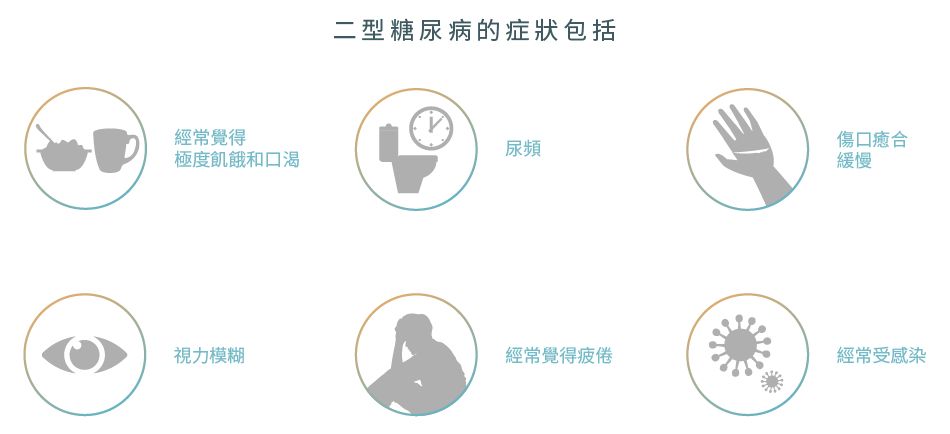
症狀
糖尿病的症狀在初期可以很輕微,未必很容易會注意到。但是如發現自己出現以下症狀,建議盡快諮詢醫生以了解是否患上糖尿病。1
參考資料:
- Healthline. Everything You Need to Know About Diabetes. Available at: https://www.healthline.com/health/diabetes. Reviewed by Marina Basina on 26 February 2020. Accessed 8 March 2021.
診斷
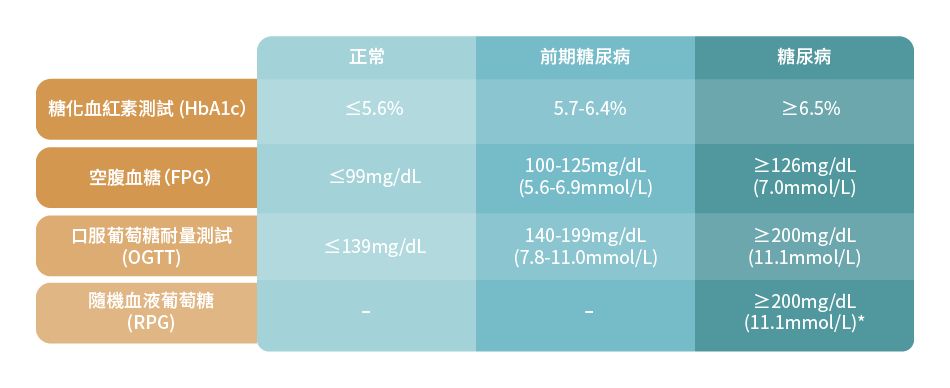
糖尿病可由以下4種測試來作出診斷:1-3
在進行以上測試前,請告知醫生自己正在服用的藥物,因為這有可能會影響測試結果。例如如果測試者正在服用類固醇,此藥物能短暫增加血糖水平,繼而影響測試結果。
下表概括了前期糖尿病及糖尿病的診斷標準:
*用於診斷具有典型高血糖症狀或高血糖危機的患者
參考資料:
- Prevention. Type 2 Diabetes: Every Important Fact to Know About Causes, Symptoms, and Treatments. Available at: https://www.prevention.com/health/health-conditions/a21764231/type-2-diabetes-definition/. Reviewed by Brittany Risher on 1 November 2018. Accessed 8 March 2021.
- Okur ME et al. Diabetes Mellitus: a review on pathophysiology, current status of oral pathophysiology, current status of oral medications and future perspectives. Acta Pharm Sci. 2017;55(1).
- Diabetes.co.uk. Oral Glucose Tolerance Test. Available at: https://www.diabetes.co.uk/oral-glucose-tolerance-test.html. Reviewed on 15 January 2019. Accessed 8 March 2021.
治療
儘管糖尿病不能被完全治癒,但仍可以透過以下藥物治療去管理這個疾病。1-11
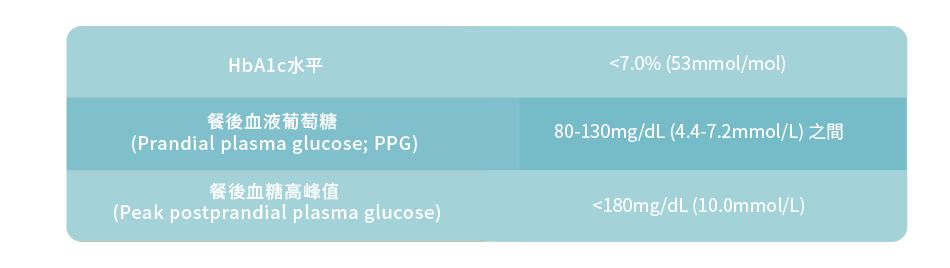
美國糖尿病協會為糖尿病患者建議以下的治療目標:
一型糖尿病患者的藥物治療:
一型糖尿病患者的主要治療選擇為胰島素注射。
藥物機理
胰島素是胰臟產生的一種激素。它可以隨時調節血液中的葡萄糖水平。當血糖水平高於正常水平時,胰島素便會發揮功效,通知肝臟、肌肉等各種器官將血液裏多餘的葡萄糖儲存起來。當血糖水平再次降至低於正常水平時,例如一段時間沒有進食或在壓力環境下身體需要消耗更多的葡萄糖來提供額外的能量時,這些器官便會釋放儲存的葡萄糖來應付身體所需。另外,胰島素亦會控制碳水化合物、蛋白質和脂肪的代謝。
一旦確診一型糖尿病,患者將需要每天使用胰島素。現時尚未有口服胰島素的出現,因為口服胰島素會在身體吸收前被腸胃消化掉。一型糖尿病的患者通常每天需要注射2次或以上的胰島素。
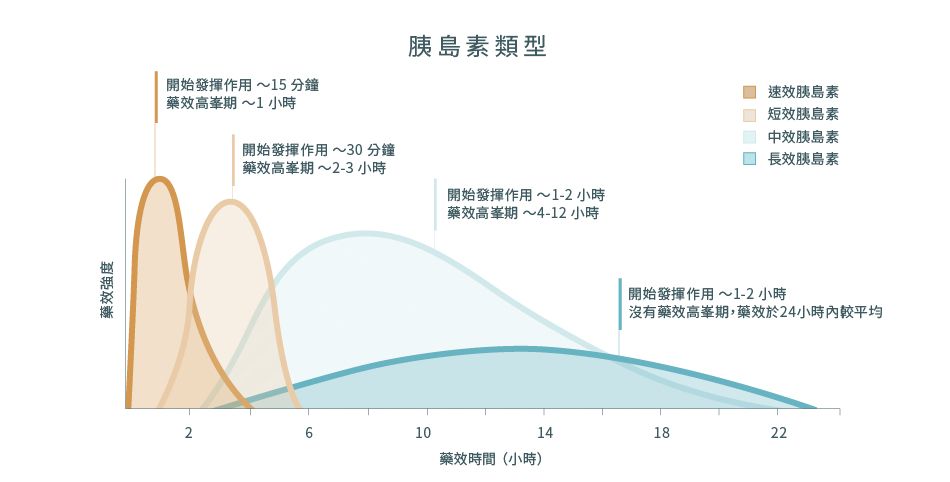
胰島素有眾多不同的類型:
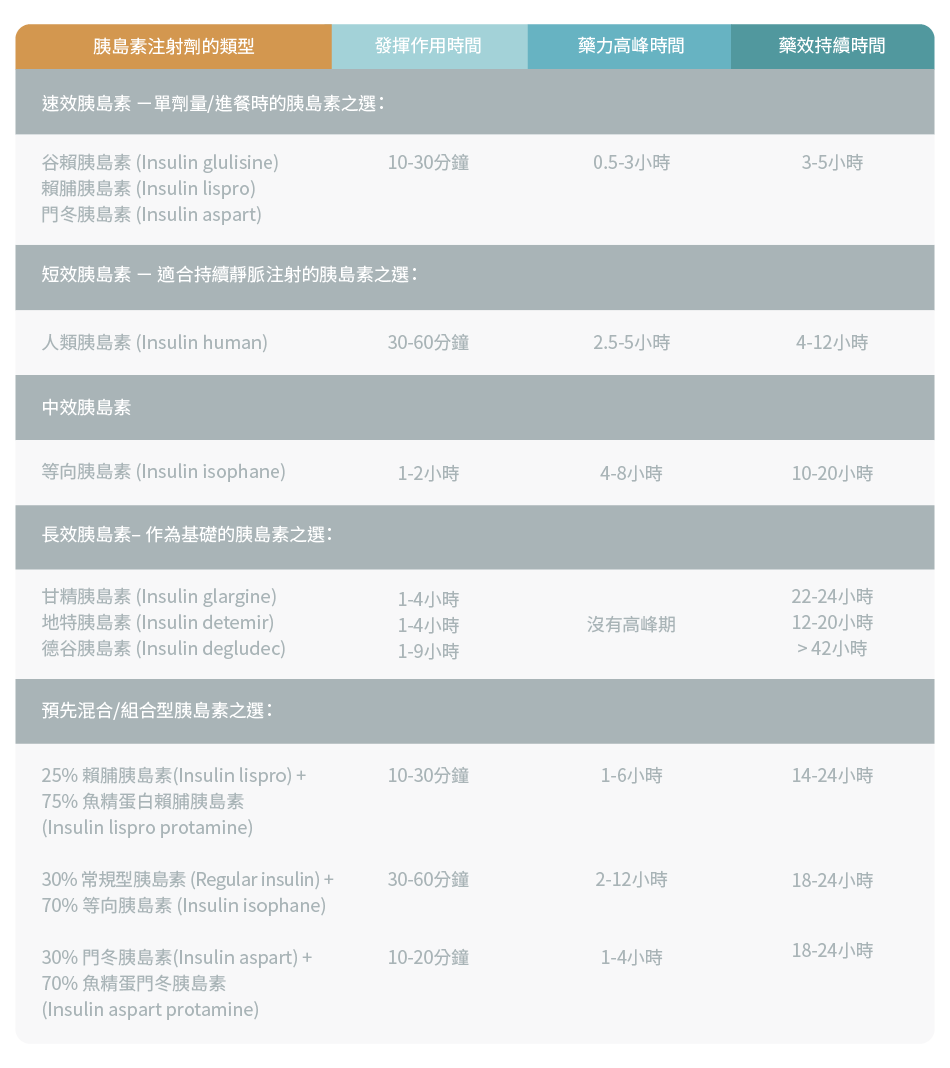
- 速效胰島素最快在注射後約15分鐘發揮作用。它會在1小時內達到藥效高峰,並能維持3-4個小時
- 短效胰島素在注射後約30分鐘發揮作用。它會在2-3個小時內達到藥效高峰,並能持續3-6個小時
- 中效胰島素有助控制血糖達22小時。部分產品含有一種稱為魚精蛋白的蛋白質,可以減慢胰島素的作用,使其藥效能持續更長時間
- 長效胰島素可以在注射後1-2小時發揮作用,並能在24小時內有效。與其他類型的胰島素相比,長效胰島素的好處在於沒有明顯的藥效高峰期,這使其更相似於人體自然製造的胰島素功效
- 預先混合 / 組合型胰島素是一種組合式胰島素配方,由速效或短效胰島素與中效胰島素混合製成。速效或短效胰島素負責控制餐後血糖的急劇上升;中效胰島素則負責穩定其餘時間的血糖波動。由於注射一個針劑便可達到兩種胰島素的功效,有助減少每天的注射次數
下圖顯示了不同類型胰島素對應時間的功效。需要留意的是這只能作為一個參考,因為配方不同,每種類型的胰島素也會有著不同的藥力高峰期和藥效持續時間。
下表顯示了每種胰島素的一些例子和藥力的時間特點:
注射方法
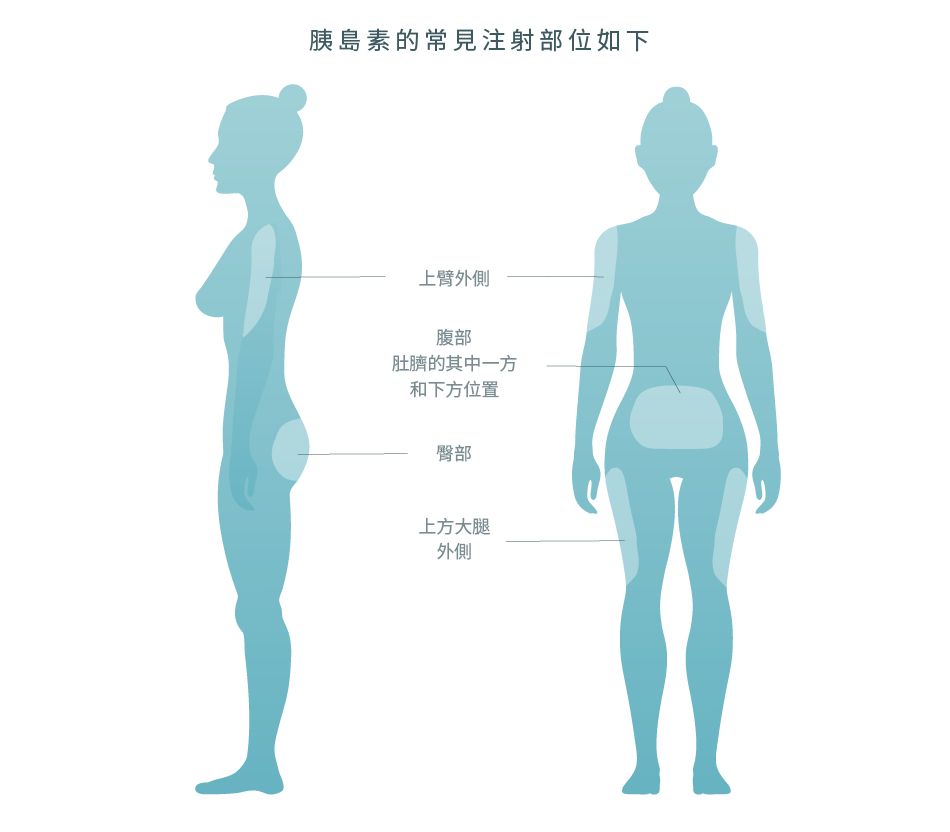
使用胰島素的最常見方法是通過針筒注射或使用預先填充的胰島素注射筆。將胰島素注射到皮下脂肪中,但切勿將其直接注射到肌肉上。
請不要在距離肚臍兩寸範圍之內注射,因為該位置不能有效地吸收胰島素。請緊記,每次應選取稍微不同的位置進行注射,以避免脂肪團塊的形成,亦稱為脂肪肥大 (Lipohypertrophy)。
另外,低血糖症是使用胰島素最常見的副作用。
針對低血糖症,您可以採取以下措施:
- 告訴醫生發生低血糖情況之頻率
- 隨身攜帶一些能迅速補充血糖的食物或飲品,如糖果和果汁,以便遇到低血糖症狀時可立即食用
- 為預防低血糖,建議患者:
- 按照醫生的指示使用胰島素
- 定時進食早午晚三餐,並確保每一餐都能夠吸收足夠的熱量
- 避免運動過量,雖然運動能幫助控制糖尿病,但過量運動有機會令血糖急劇下降
- 定期覆診以監測糖尿病狀況
使用胰島素的其他常見副作用包括:
- 體重增加
- 出現皮疹
- 注射部位腫脹
- 感到焦慮和抑鬱
有血糖低、血液鉀水平下降、肝病和腎功能惡化的人士未必適合接受胰島素治療。
二型糖尿病患者的藥物治療:
二型糖尿病患者也可能需要注射胰島素。然而,當單靠改變生活方式不足以控制病情時,除了胰島素外,他們還可以接受一些口服藥物。
二型糖尿病有多種不同類型的療法:
1. 二甲雙胍 (Metformin)12-14
二甲雙胍 (Metformin) 是二型糖尿病的主要藥物治療選擇。
藥物機理
它的作用是減少肝臟製造葡萄糖,同時令身體對胰島素更敏感,從而使細胞可以有效地使用葡萄糖。
Metformin作為單藥治療可以令HbAlc減少約1.5%。另外,根據英國前瞻性糖尿病研究 (UKPDS) 顯示,使用Metformin對心血管疾病也有明顯益處,例如心肌梗塞的風險可下降39%及因其他任何原因導致死亡的風險也可降低36%。研究證實Metformin具有良好的耐受性,最常見的副作用與胃腸方面有關。發生嚴重副作用如乳酸中毒的風險也很少,每十萬名接受Metformin治療的患者中僅有不到1名患者會經歷這種副作用。
Metformin有2種不同劑型,即標準釋放型藥丸和緩慢釋放型藥丸。
標準釋放形藥丸能令Metformin更快速地釋放到體內。如果醫生處方了這種藥丸,一天內患者可能需要服用數次。
至於緩慢釋放型藥丸,由於這種藥丸可以緩慢和持續地釋放Metformin,因此每天只需服用一次劑量便足夠。
以下建議或可以幫助患者應對上述的副作用:
- 噁心:與食物一起服用Metformin
- 嘔吐或腹瀉:多喝水以保持身體有充足的水分。未經醫生或藥劑師的指示下,請勿自行服用治療腹瀉或嘔吐的藥物
- 胃痛:多休息和放鬆。緩慢地進食和喝水及少食多餐會有所幫助。熱敷胃部也可以紓緩痛楚
- 食慾不振:在感到飢餓的時候少食多餐
- 口中有金屬味:可以食用口香糖
但當一些更嚴重的副作用仍有可能出現時,包括極度疲勞、呼吸急促、發冷和心跳緩慢、有肝病的跡象如皮膚和眼睛發黃、維他命B12缺乏性貧血以及出現皮疹、發癢或發紅的皮膚疾病等,患者應尋求醫生協作。
請注意,以下人士不適合服用Metformin:
- 年齡為10歲以下
- 對Metformin過敏
- 患有不受控制的糖尿病
- 有肝臟或腎臟問題
- 嚴重感染
- 正接受心臟衰竭的治療
- 最近心臟病曾經發作
- 有嚴重的血液循環問題
- 呼吸困難
- 大量飲酒
- 因某些測試或檢查而需要接受含碘的染料
- 正在進行需要注射鎮靜劑的手術
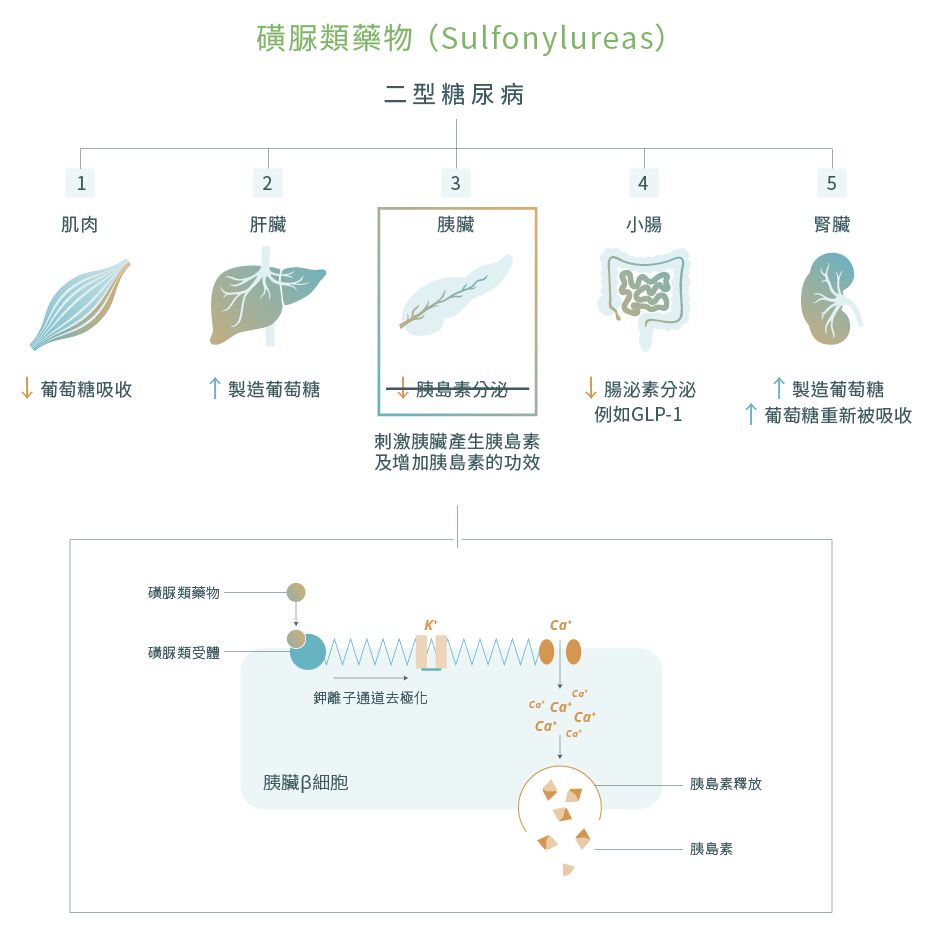
2. 磺脲類藥物 (Sulfonylureas)12,15-17
Sulfonylureas是一類用於治療二型糖尿病的藥物。Sulfonylureas的例子包括格列齊特 (Gliclazide)、格列美脲 (Glimepiride) 和格列吡嗪 (Glipizide)。醫生通常會聯同其他糖尿病藥物如Metformin一同處方。
藥物機理
Sulfonylureas可以通過結合ATP敏感性鉀通道 (ATP-sensitive potassium channel) 來激發一連串反應,從而刺激胰臟產生胰島素,同時還有增加胰島素的功效。
這類藥物通常於每天進餐前或餐時服用1-2次。
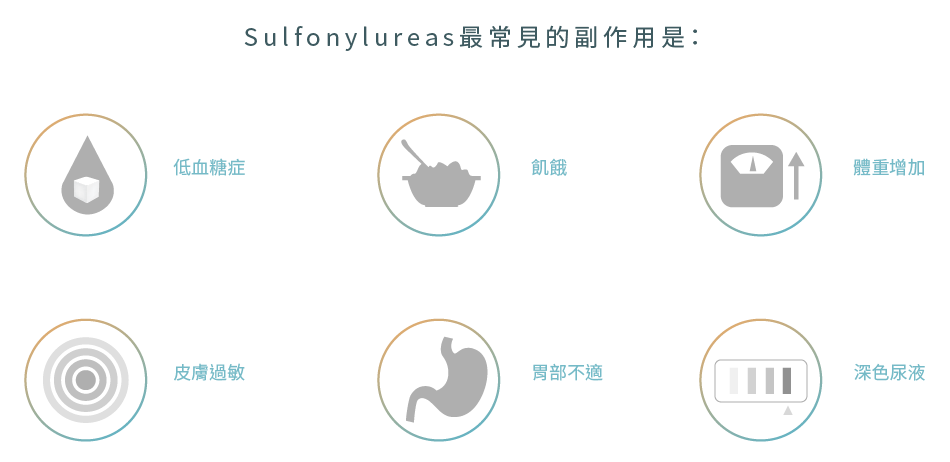
臨床數據顯示,Sulfonylureas的單藥療法比起安慰劑能減少HbA1c約1.51%。在胰島素的治療中添加Sulfonylureas也有助減少胰島素的劑量。儘管Sulfonylureas會在治療過程中導致更多低血糖的情況出現,但並不增加其他副作用的發生。
一些Sulfonylureas可能會令皮膚對陽光光線敏感,因此應避免長期的日光照射,亦可以塗防曬液和穿著一些具保護性質的衣服。患者亦應節制或避免飲酒,因為酒精會加劇Sulfonylureas的某些副作用。
由於Sulfonylureas具有體重增加的作用,這可能不適合用於已過重或肥胖的患者身上。由於其藥物機理取決於胰臟功能,因此亦未必適用於胰島素製造功能下降的患者身上,例如患有一型糖尿病或進行過胰臟切除手術的人士Sulfonylureas。
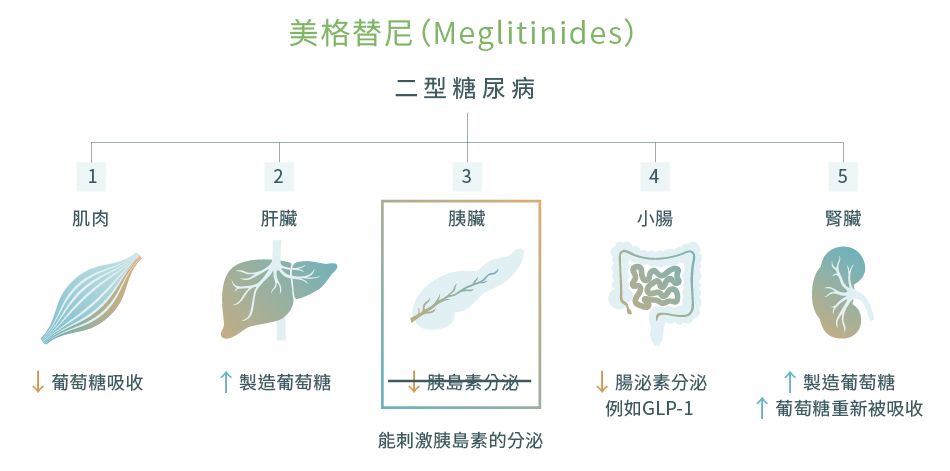
3. 美格替尼 (Meglitinides)12,18-21
Meglitinides是用於治療二型糖尿病的口服藥物。
藥物機理
與Sulfonylureas作用類似,Meglitinides可以刺激胰島素的分泌。它們的起效時間通常更快,但維持的效力時間則較短。
每天通常需要服用3次,於飯前15分鐘服用。Repaglinide是一種屬於Meglitinides類別的藥物。
一項研究發現,以Repaglinide作單藥治療3個月後可降低HbA1c約1.14%。與Metformin單藥治療相比,Repaglinide組別在降低HbA1c的功效更為明顯。其他研究亦表明,Repaglinide在降低HbA1c和空腹血糖方面至少跟其他糖尿病藥物(如Metformin和Sulfonylureas)一樣有效。Repaglinide對餐後血糖似乎也有不錯的功效。副作用方面,與Sulfonylureas相比,Repaglinide或有較少機會引致體重增加和低血糖症。
低血糖症和體重增加是美格替尼 (Meglitinides) 的常見副作用。但包括老年人在內的大部分患者通常對它們有良好的耐受性。
以下人士可能不適合服用美格替尼:
- 患有一型糖尿病
- 對美格列奈類藥物過敏
- 患有腎臟疾病
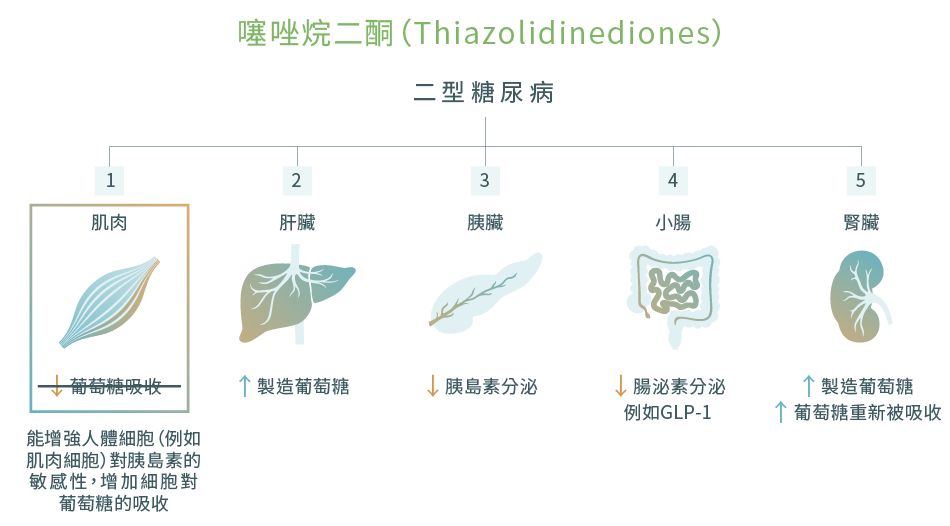
4. 噻唑烷二酮 [Thiazolidinediones (TZDs)]12,22-25
Thiazolidinediones也稱為格列酮類 (Glitazones),是一類治療二型糖尿病的口服藥物。
藥物機理
Thiazolidinediones通過針對PPAR-γ受體而發揮作用。某些與葡萄糖代謝和體內脂肪存儲相關的基因可以通過Thiazolidinediones與該受體結合而得到激活。因此,Thiazolidinediones可以增強人體細胞對胰島素的敏感性,增加細胞對葡萄糖的吸收。
通常需要每天服用1次或2次。吡格列酮 (Pioglitazone) 是香港目前可供處方的Thiazolidinediones。
已知Thiazolidinediones不僅可以降低血糖水平,而且可以保存胰臟功能用以製造足夠的胰島素。此外,Thiazolidinediones可以幫助降低血壓,增加良好的膽固醇水平及同時降低甘油三酸酯的水平。研究顯示,Pioglitazone可令空腹血糖水平平均減少1.1-2 mmol/l和令HbA1c平均下降0.9%-1.3%。以Pioglitazone作治療還可以顯著地降低任何原因所致的死亡率。
Thiazolidinediones可影響多個不同基因,因此該類藥物之間的副作用可能會有所不同。
但於一般情況下,它們可以導致以下副作用:
鑑於Thiazolidinediones會引致如體重增加的不良反應和一些如心臟衰竭和貧血的嚴重副作用,因此它們不應被用作一線抗糖尿病的藥物。
儘管Thiazolidinediones可能適用於對Metformin或Sulfonylureas治療效果不理想的患者身上,但以下患者仍然不適合使用Thiazolidinediones:
- 屬於紐約心臟協會第III和IV*級別的心臟衰竭,因為噻唑烷二酮有導致積水和心臟舒張功能障礙的風險
- 中度至嚴重肝功能受損
- 膀胱癌,吡格列酮與膀胱癌復發有關
- 懷孕,這可能會導致畸胎形成
- 高風險骨折,特別是有骨質疏鬆疾病病史、停經後的女士或正在服用其他同樣有骨折風險藥物的人士
*紐約心臟協會第III級心臟衰竭:活動能力因心絞痛、氣喘等症狀而受到限制,即使在較簡單的活動也是如此,例如步行一個短距離(20-100米)。只有在休息時身體才會感到舒適。紐約心臟協會第IV級心臟衰竭:活動能力受到嚴重的限制。即使在休息時也會出現心絞痛、氣喘等症狀。多數屬於此級別的人士都是臥床的患者。
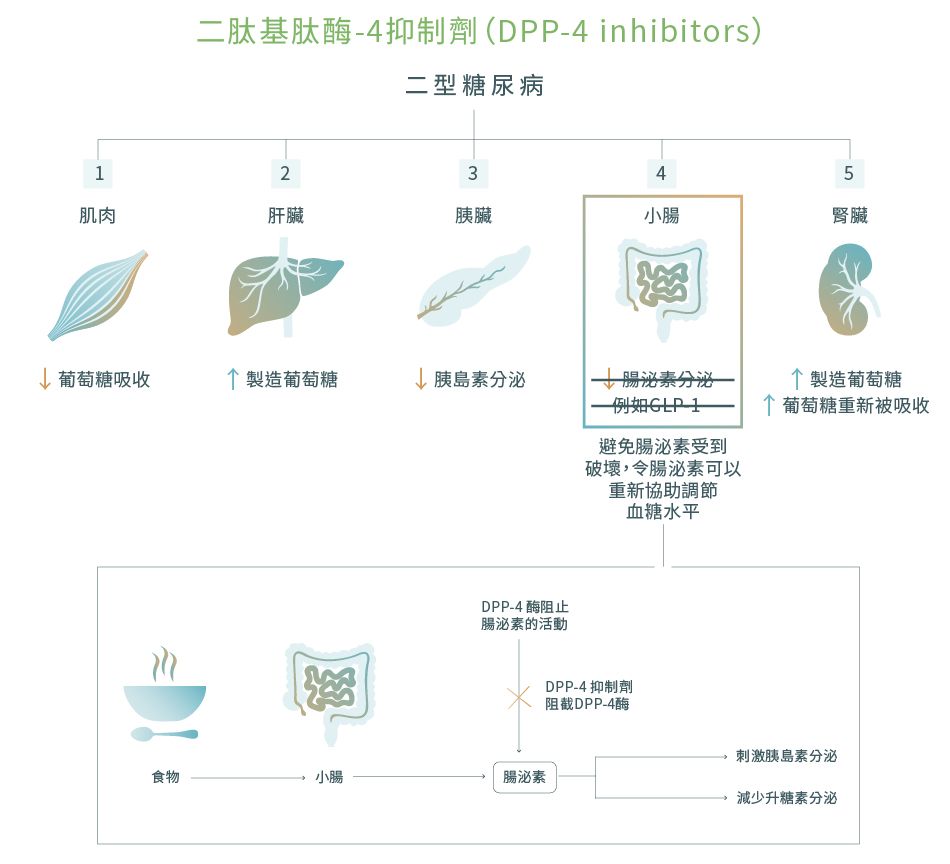
5. 二肽基肽酶-4 (DPP-4) 抑制劑 [Dipeptidyl peptidase-4 (DPP-4) inhibitors]12,26-29
DPP-4抑制劑也被稱為列汀類藥物 (Gliptins),它們通常用於對Metformin和Sulfonylureas治療後反應仍不理想的二型糖尿病患者身上,以作為二線或三線藥物。一般每天需要服用1次,而且可以跟其他糖尿病藥物一同使用。現時有多種不同的DPP-4抑制劑,即維格列汀 (Vildagliptin)、利那列汀 (Linagliptin)、西他列汀 (Sitagliptin)、沙格列汀 (Saxagliptin)、阿格列汀 (Alogliptin) 等。
藥物機理
在了解DPP-4抑制劑的藥物機理之前,您應該先認識腸泌素,這是一些腸胃類的荷爾蒙。當身體有需要時,腸泌素可以刺激胰島素的製造,例如飯後,或在身體不需要升糖素 (glucagon) 時減少製造它,例如在消化過程中。它們還會降低食慾和減慢消化速度。DPP-4是一種酶,會破壞這些有用的腸泌素。因此,通過使用能阻斷DPP-4運作的DPP-4抑制劑便能避免腸泌素受到破壞,令腸泌素可以重新協助調節血糖水平。另外,DPP-4抑制劑似乎也可以幫助患者減輕體重。
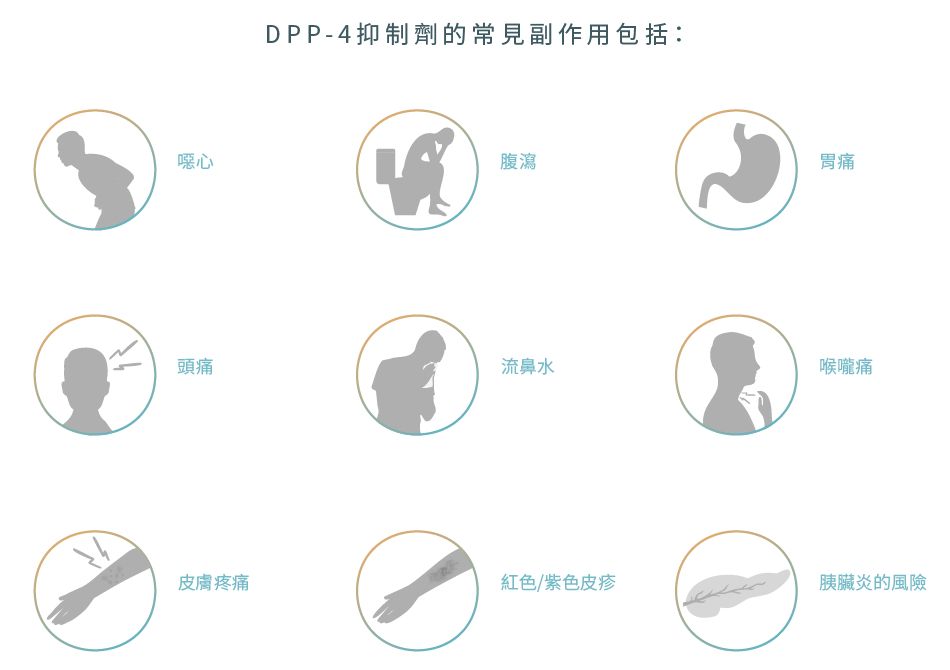
一項研究表示,大多數DPP-4抑制劑對減少HbA1c的功效比安慰劑更為顯著,而根據藥物成份和劑量的不同,HbA1c的減少可高達 -1.26%。它們還可以降低患者的空腹血糖值和體重指數 (Body mass index ; BMI)。另外於安全性方面,有研究發現,DPP-4抑制劑導致的不良反應與安慰劑差不多,而且沒有發現會增加感染風險。
除非患者同時服用其他容易導致低血糖的藥物,例如胰島素,否則單獨使用DPP-4抑制劑很少機會引致低血糖症。對任何DPP-4抑制劑過敏、患有糖尿病酮酸症及患有一型尿病的人士都不應使用DPP-4抑制劑。
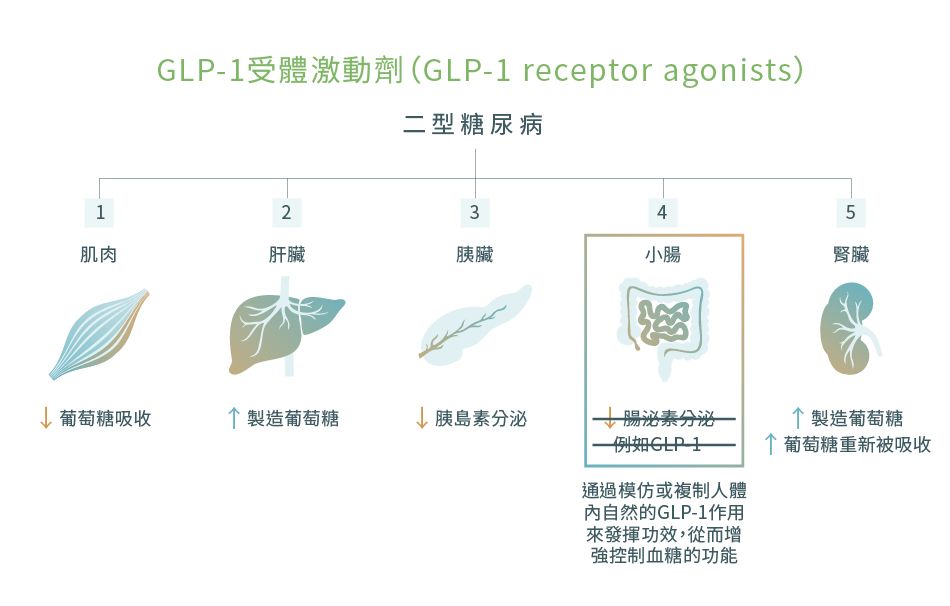
6. GLP-1受體激動劑 [GLP-1 receptor agonists (GLP-1 RAs)]12,30-33
這是另一類與腸泌素有關的藥物。有一種稱為GLP-1的腸泌素可以在進食後增加胰島素的製造,有助將血糖水平維持在正常的範圍內。
藥物機理
GLP-1受體激動劑通過模仿或複制人體內自然的GLP-1作用來發揮功效,從而增強控制血糖的功能。因此,它們也被稱為腸泌素類似物。然而,它們與自然的GLP-1有所不同,因為GLP-1受體激動劑的功效可持續長達數天,而人體內的GLP-1則只能持續數分鐘而已。
患者可以單獨使用它們,也可以與其他糖尿病藥物聯合使用。GLP-1受體激動劑的例子包括度拉魯肽 (Dulaglutide)、艾塞那肽 (Exenatide)、利拉魯肽 (Liraglutide) 和利西那肽 (Lixisenatide)。
GLP-1受體激動劑對空腹血糖和餐前血糖水平都有影響。它們亦能顯著降低HbA1c水平,而根據藥物成份的不同,HbA1c的下降範圍可達0.78%到1.9%不等。整體而言,GLP-1受體激動劑具有良好的血糖控制功效和有減少體重的可能。它們不但只有很低引致低血糖的風險,而且還有可能恢復胰臟β細胞功能和改善患者心血管疾病的效果。
儘管GLP-1受體激動劑很少機會引致低血糖,但它們可以導致其他副作用的出現,包括:
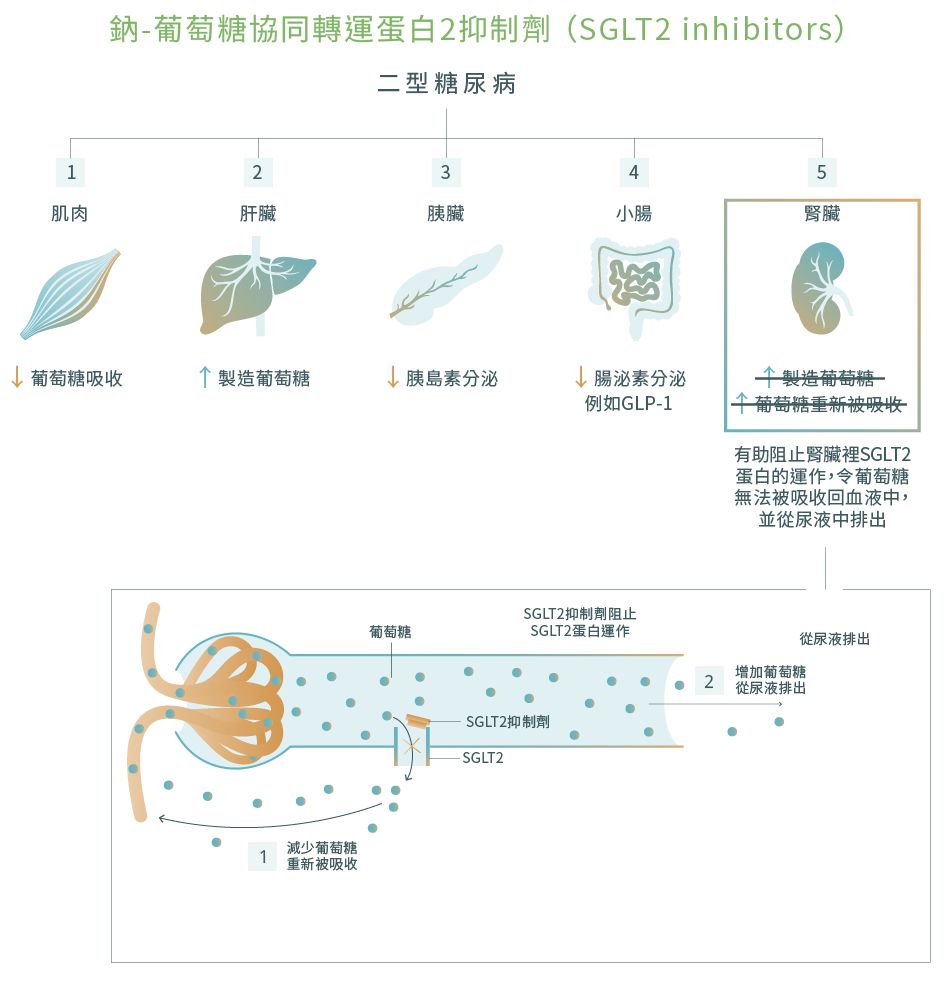
7. 鈉-葡萄糖協同轉運蛋白2抑制劑 [Sodium-glucose co-transporter-2 (SGLT2) inhibitors]12,34-38
SGLT2抑制劑是一種用於治療二型糖尿病的新型口服藥物。
藥物機理
SGLT2是腎臟裡的蛋白,能夠將部分經腎臟過濾後的葡萄糖重新吸收到血液中。使用SGLT2抑制劑可以有助阻止這些蛋白的運作,令葡萄糖無法被吸收回血液中,並從尿液中排出。隨著更多的葡萄糖被排出體外,SGLT2抑制劑亦有助於減輕體重。
SGLT2抑制劑通常每日服用1次,可以空肚或飽肚服用。當其他常見的藥物(如Metformin和胰島素)未能達到目標療效時,SGLT2抑制劑這時可以用作糖尿病的輔助治療。
已在香港處方的SGLT2抑制劑包括達格列淨 (Dapagliflozin)、恩帕列淨 (Empagliflozin)、卡格列淨 (Canagliflozin) 和艾托格列淨 (Ertugliflozin)。
根據藥物的成份和劑量,SGLT2抑制劑可令HbA1c降低約0.5%-1%。由於SGLT2抑制劑有滲透性利尿作用,因此它們可以令上壓和下壓分別降低2-4 mmHg和1-2 mmHg。一些較近期的研究指出,SGLT2抑制劑可明顯降低因心臟衰竭而入院的次數、心血管的嚴重不良反應、腎臟的不良反應和因任何其他原因所致的死亡率。
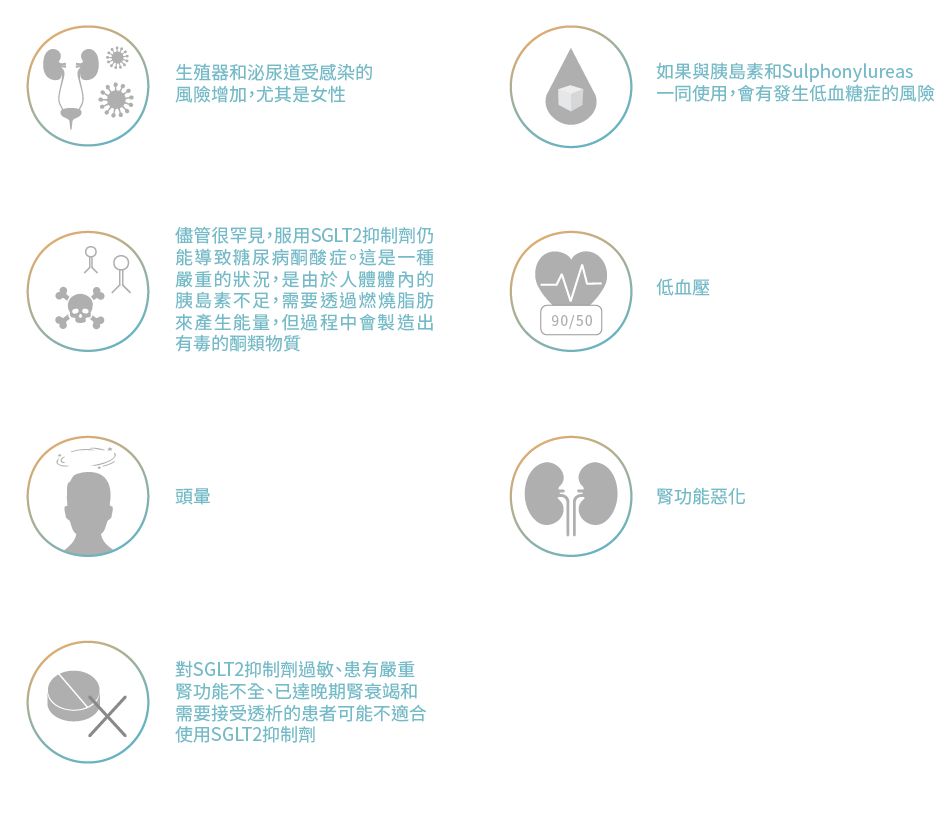
SGLT2抑制劑可引致以下副作用:
參考資料:
- Diabetes UK. Understanding diabetes. Available at: https://www.diabetes.org.uk/resources-s3/2017-11/understanding_diabetes.pdf Accessed 8 March 2021.
- American Diabetes Association. 6. Glycemic Targets: Standards of Medical Care in Diabetes—2021. Available at: https://care.diabetesjournals.org/content/44/Supplement_1/S73. Accessed 8 March 2021.
- Healthline. Everything You Need to Know About Insulin. Available at: https://www.healthline.com/health/type-2-diabetes/insulin. Accessed 8 March 2021.
- Endocrineweb. What Is Insulin?. Available at: https://www.endocrineweb.com/conditions/type-1-diabetes/what-insulin. Accessed 8 March 2021.
- Hospital Authority. Medications for Diabetes Mellitus – Insulin Injections. Available at: https://www.ha.org.hk/hadf/Portals/0/Docs/Leaflets/Eng/Medications_for_Diabetes_Mellitus-Insulin_injections.pdf. Accessed 8 March 2021.
- Healthline. Insulin Chart: What You Need to Know About Insulin Types and Timing. Available at: https://www.healthline.com/health/type-2-diabetes/insulin-chart#Types-of-insulin. Accessed 8 March 2021.
- Freeland B et al. A review of insulin for the treatment of diabetes mellitus. Home Healthc Now. 2016;34(8):416-23.
- Diabetes WA. Using Insulin. Available at: https://www.diabeteswa.com.au/manage-your-diabetes/monitoring-blood-glucose/using-insulin/. Accessed 8 March 2021.
- MedicalNewsToday. What are the side effects of insulin therapy?. Available at: https://www.medicalnewstoday.com/articles/323387#side-effects-and-risks. Accessed 8 March 2021.
- Hospital Authority. Hospital Authority Drug Formulary. Available at: https://www.ha.org.hk/hadf/Portals/0/Docs/HADF_List/External%20list%2020190413/6%20%20%20ENDOCRINE%20SYSTEM.pdf. Accessed 8 March 2021.
- National Institutes of Health. Diabetes Diet, Eating, & Physical Activity. Available at: https://www.niddk.nih.gov/health-information/diabetes/overview/diet-eating-physical-activity. Accessed 8 March 2021.
- Mayo Clinic. Type 2 diabetes diagnosis and treatment. Available at: https://www.mayoclinic.org/diseases-conditions/type-2-diabetes/diagnosis-treatment/drc-20351199. Accessed 8 March 2021.
- NHS. Metformin. Available at: https://www.nhs.uk/medicines/metformin/. Accessed 8 March 2021.
- Holman R. Metformin as first choice in oral diabetes treatment: the UKPDS experience. Journ Annu Diabetol Hotel Dieu. 2007;13-20.
- Diabetes.co.uk. Sulphonylureas. Available at: https://www.diabetes.co.uk/diabetes-medication/sulphonylureas.html. Accessed 8 March 2021.
- Everyday Health. What Are Sulfonylureas?. Available at: https://www.everydayhealth.com/sulfonylureas/guide/. Accessed 8 March 2021.
- Hirst JA et al. Estimating the effect of sulfonylurea on HbA 1c in diabetes: a systematic review and meta-analysis. Diabetologia. 2013;56(5):973-84.
- Healthline. Everything You Need to Know About Diabetes. Available at: https://www.healthline.com/health/diabetes#diet. Accessed 8 March 2021.
- Verywell Health. What to Know About Meglitinides. Available at: https://www.verywellhealth.com/meglitinides-oral-medication-for-type-2-diabetes-1087285. Accessed 8 March 2021.
- Ma J et al. Comparison of metformin and repaglinide monotherapy in the treatment of new onset type 2 diabetes mellitus in China. J Diabetes Res. 2014; 2014: 294017.
- Johansen OE et al. Defining the role of repaglinide in the management of type 2 diabetes mellitus. Am J Cardiovasc Drugs. 2007;7(5):319-35.
- Diabetes.co.uk. Thiazolidinediones (Glitazones). Available at: https://www.diabetes.co.uk/diabetes-medication/thiazolidinediones.html. Accessed 8 March 2021.
- Filipova E et al. Effects of pioglitazone therapy on blood parameters, weight and BMI: a meta-analysis. Diabetol Metab Syndr. 2017;9(1):90.
- Strongman H et al. Pioglitazone and risk of mortality in patients with type 2 diabetes: results from a European multidatabase cohort study. BMJ Open Diabetes Res Care. 2017;5(1).
- Eggleton JS, Jialal I. Thiazolidinediones. InStatPearls [Internet] 2019 Dec 3. StatPearls Publishing.
- Diabetes.co.uk. DPP-4 Inhibitors (Gliptins). Available at: https://www.diabetes.co.uk/diabetes-medication/dpp-4-inhibitors.html. Accessed 8 March 2021.
- Hormone Health Network. DPP-4 Inhibitors for Type 2 Diabetes. Available at: https://www.hormone.org/diseases-and-conditions/diabetes/medicines-and-treatment/dpp4-inhibitors. Accessed 8 March 2021.
- Ling J et al. The efficacy and safety of dipeptidyl peptidase-4 inhibitors for type 2 diabetes: a Bayesian network meta-analysis of 58 randomized controlled trials. Acta diabetologica. 2019;56(3):249-72.
- Gooßen K et al. Longer term safety of dipeptidyl peptidase‐4 inhibitors in patients with type 2 diabetes mellitus: systematic review and meta‐analysis. Diabetes Obes Metab. 2012;14(12):1061-72.
- Hormone Health Network. GLP1 Receptor Agonists. Available at: https://www.hormone.org/diseases-and-conditions/diabetes/medicines-and-treatment/glp1-receptor-agonists. Accessed 8 March 2021.
- U.S. Pharmacist. GLP-1 Receptor Agonists: An Alternative for Rapid-Acting Insulin?. Available at: https://www.uspharmacist.com/article/glp1-receptor-agonists-an-alternative-for-rapidacting-insulin.
- Aroda VR. A review of GLP‐1 receptor agonists: evolution and advancement, through the lens of randomised controlled trials. Diabetes Obes Metab. 2018;20:22-33.
- NHS. Glucagon-like peptide (GLP-1) agonists for adults with type 2 diabetes. Available at: http://www.bucksformulary.nhs.uk/docs/Guideline_109FM.pdf. Accessed 8 March 2021.
- Diabetes.co.uk. SGLT2 Inhibitors (Gliflozins). Available at: https://www.diabetes.co.uk/diabetes-medication/sglt2-inhibitors.html. Accessed 8 March 2021.
- Zurek AM et al. A review of the efficacy and safety of sodium–glucose cotransporter 2 inhibitors: a focus on diabetic ketoacidosis. Diabetes Spectr. 2017;30(2):137-42.
- Lo KB et al. The effects of SGLT2 inhibitors on cardiovascular and renal outcomes in diabetic patients: a systematic review and meta-analysis. Cardiorenal Med. 2020;10(1):1-0.
- Mikhail N. Place of sodium-glucose co-transporter type 2 inhibitors for treatment of type 2 diabetes. World J Diabetes. 2014;5(6):854.
- Straight Healthcare. SGLT2 Inhibitors Contraindications. Available at: https://www.straighthealthcare.com/sglt2-inhibitors.html#contraindications. Accessed 8 March 2021.
復康
應對糖尿病1
一型和二型糖尿病目前都是無法治癒的。但仍能透過不同方法來維持正常的血糖水平,如血糖水平能於多年時間內保持正常,亦無需長期依賴藥物治療。
以下是一些有助管理糖尿病的方法:
飲食方面
- 與註冊營養師制定管理病情的飲食計劃
- 多吃高纖維食物,包括水果、蔬菜及全穀類食品,例如西蘭花、紅蘿蔔、番茄、粟米、綠豆、橙、瓜、漿果、蘋果、香蕉、葡萄、米飯、燕麥、玉米麵、大麥、藜麥、麵包、意大利面、穀物、玉米餅等
- 選擇低血糖指數的食物,這些食物不會迅速提升血糖水平,例如乾豆和豆類、燕麥片或軋製的燕麥片、意粉、大米、大麥等
- 少吃含高脂肪的食物、肉類製品、經加工的碳水化合物和糖果
- 進行低熱量飲食。英國的一些研究發現,在持續2-5個月裏每天進食625-850卡路里流質食物,並在之後的時間裡依照一個卡路里限制較少的餐單進食,他們的血糖水平可維持於正常的範圍長達1年
- 禁食或有助逆轉糖尿病,但應在醫生或營養師的指導下進行
- 進行減肥手術以限制胃部消化系統攝取食物的功能,從而幫助減輕體重。但畢竟這個方法需要進行手術,應咨詢醫生的建議
運動方面
- 多做運動,例如游泳、保齡球、網球,跳舞、騎單車等,有助降低血糖
- 將運動與阻力訓練 (Resistance training) 一起進行可更有效控制血糖
- 建議每天進行至少30分鐘的運動
- 即使是一些簡單的活動如散步等亦對控制糖尿病很有幫助
- 運動與低熱量飲食相結合可以在管理糖尿病上達致協同作用。一項研究表明,如能每天步行10,000步、每周進行至少2.5個小時的中等運動、每天減少500-750卡路里和遵守特定胰島素和藥物治療,超過50%的患者可以無需接受更多其他的藥物治療而可達到近乎正常的血糖水平,其中有些患者更可以長期維持這個效果
一些坊間聲稱可治癒糖尿病或替代處方藥物的產品,例如營養補充品、非處方藥物和替代藥物,建議先徵詢醫療專業人員的意見才服用這些產品。
預防糖尿病2
其他可以幫助預防糖尿病的方法包括:
- 妥善管理糖尿病:注意健康飲食及進行適量運動。除需服用之藥物外,亦應時刻帶備升糖素以應付因服用降血糖藥時有機會出現之低血糖緊急情況出現
- 安排年度身體檢查和定期的眼科檢查:除了定期進行糖尿病檢查外,還需要定期進行年度身體及眼科檢查。醫生將會篩查任何與糖尿病相關的併發症,而眼科醫生則會檢查是否有視網膜損傷、白內障和青光眼的跡象
- 建議接種疫苗:由於高血糖會削弱免疫系統,因此建議先接種預防流感和肺炎的疫苗。如果從未曾接種過乙型肝炎疫苗,那麼19-59歲的二型糖尿病患者則應盡快接種
- 注意雙腳健康:每天用溫水洗腳,然後輕輕擦乾,尤其是腳趾之間的位置,並使用護膚液保持潤濕。如果雙腳有無法治癒的水泡、割傷、瘡、紅腫或腫脹,請諮詢醫生
- 管理好牙齒健康:二型糖尿病患者會更容易發生嚴重的牙齦感染。每天至少刷牙2次和使用牙線1次,並安排定期的牙齒檢查。如果牙齦出血、發紅或腫脹,請立即尋求牙醫的協助
- 監察和控制您的血壓和膽固醇:健康飲食和定期運動可以幫助您控制血壓和膽固醇。如有需要,醫生可能會處方藥物以幫助控制血壓和膽固醇
- 戒煙及其他煙草類產品:吸煙或使用其他類型的煙草都會增加患上糖尿病併發症的風險,例如心臟病發、中風、腎病和神經損傷。建議糖尿病患者戒除使用相關產品
- 適量的酒精:由於酒精可以引致高血糖,因此建議不要過分喝酒
- 處理好壓力:由於受長時間壓力刺激所釋放的激素可能會降低胰島素的效用,因此要學會適當地放鬆和控制壓力
參考資料:
- WebMD. Can You Reverse Type 2 Diabetes?. Available at: https://www.webmd.com/diabetes/can-you-reverse-type-2-diabetes. Reviewed by Michael Dansinger on 6 December 2020. Accessed 8 March 2021.
- Healthline. 13 Ways to Prevent Type 2 Diabetes. Available at: https://www.healthline.com/nutrition/prevent-diabetes. Reviewed by Angela M. Bell on 29 January 2017. Accessed 8 March 2021.