病理
甚麼是乳癌?
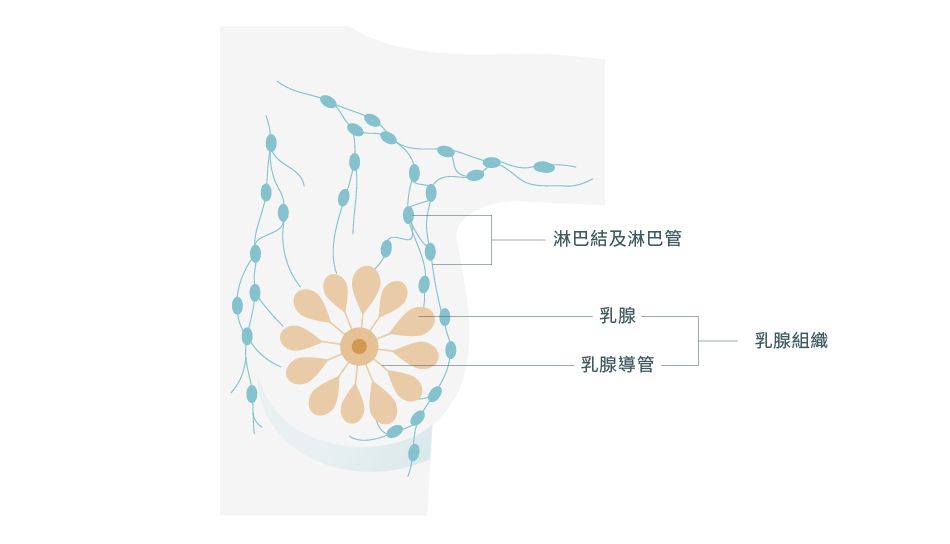
乳房是一個由乳腺組織、脂肪、結締組織組成的器官,當女性懷孕時,乳腺可以製造和分泌乳汁喂哺嬰兒;但當乳腺細胞分裂失控和不斷增生,就會形成腫瘤。1 腫瘤可分為良性及惡性,良性腫瘤不會擴散至其他身體部位,惡性腫瘤則會轉移並損害其他身體器官,而乳房內的惡性腫瘤就是乳癌。1,2
50%-75%的乳癌是由乳腺導管(輸送奶汁至乳頭的管道)的細胞增生開始,5%-15%乳癌則是從乳腺(製造乳汁的地方)的細胞不斷增生展開。3 早期乳癌的癌細胞通常只局限於乳房組織內,但到了晚期則有機會擴散到附近健康的胸壁組織和腋下淋巴結,然後經淋巴擴散至身體上的其他器官,常見的有骨骼、肺部、肝臟和腦部。3
乳癌的種類5,6
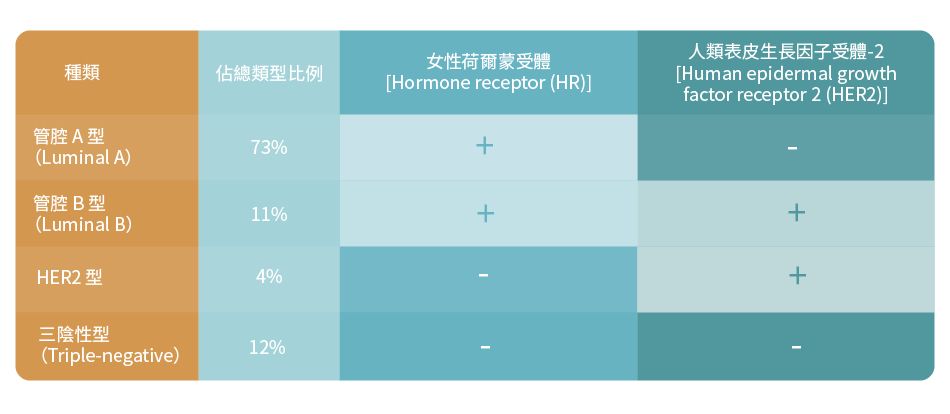
乳癌主要分為4類:管腔A型、管腔B型、HER2型及三陰性型。當中最普遍之乳癌種類為管腔A型。
以下為每個乳癌種類的一些基本資料:
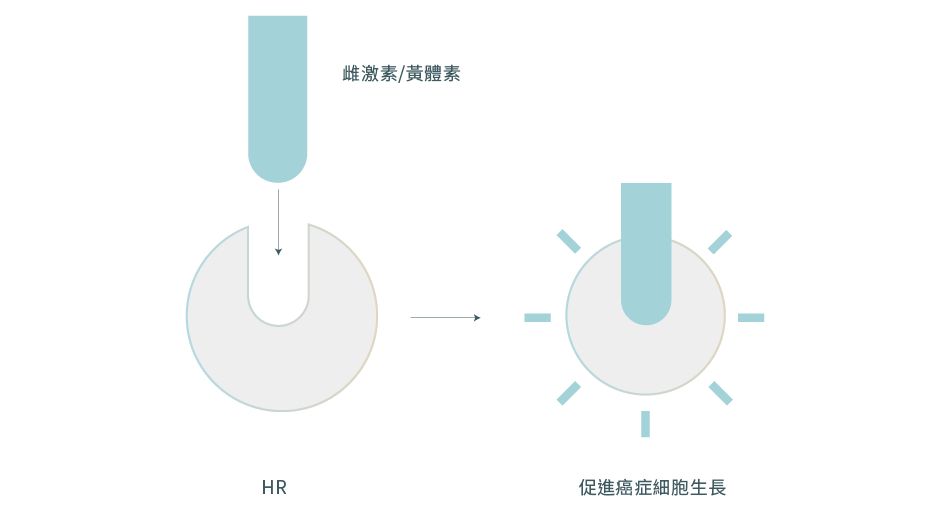
- 女性荷爾蒙受體 (HR) 包括雌激素受體 [Estrogen receptor (ER)] 和黃體素受體 [Progesterone receptor (PR)],皆存在於正常的乳腺細胞中,能控制乳腺細胞生長。如果乳癌細胞對HR(即ER或PR)呈現陽性反應,即表示癌細胞如同正常乳腺細胞一樣含有HR,並會受到荷爾蒙的刺激而生長
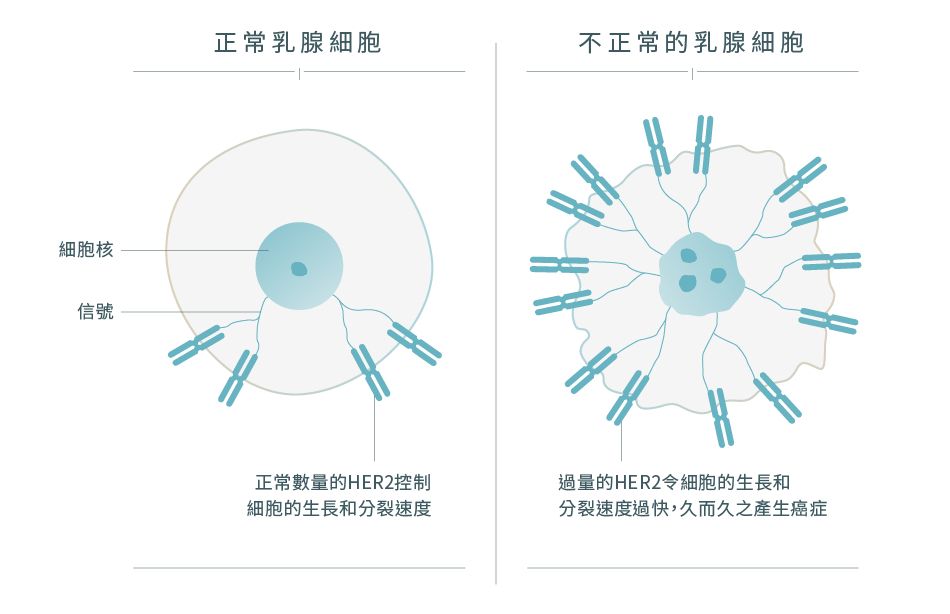
- 人類表皮生長因子受體-2 (HER2) 是一種蛋白質,由於會參與導致細胞生長和分化的信號傳導途徑,因此對正常的乳腺細胞生長和修復具有重要作用。如果乳癌細胞對HER2呈現陽性反應,即表示一旦HER2蛋白的數量大量增加,癌細胞的生長能力會因此而增強,惡性度高
- HR+ 代表女性荷爾蒙受體為陽性,而HR- 代表女性荷爾蒙受體為陰性
- HER2+ 代表乳癌細胞對HER2呈現陽性反應,而HER2- 乳癌細胞對HER2呈現陰性反應
管腔A型 (Luminal A)
管腔A型是最常見的乳癌種類,與其他癌症種類相比,其生長速度較慢。5 管腔A型為HR陽性,代表癌細胞含有HR,當HR與女性荷爾蒙(雌激素和 / 或黃體素)結合之後,便會為癌細胞帶來促進生長的信號。5
管腔A型同時為HER2陰性,代表癌細胞的HER2蛋白水平正常。5 HER2是人體所產生的一種蛋白質,對正常的乳腺細胞生長和修復具有重要作用。5
管腔B型 (Luminal B)
管腔B型乳癌的生長速度比管腔A型更快,而且更具侵略性。5 此類癌細胞同時為HR陽性和HER2陽性,代表癌細胞既含有HR,其HER2蛋白水平亦比正常高,因此其生長能力會因荷爾蒙及HER2的刺激而增強(有關HER2蛋白對乳癌細胞的作用請參閱「HER2 型」)。5,6
人類表皮生長因子受體-2 (HER2型)
HER2型癌症是HR陰性但HER2陽性,代表癌細胞的HER2蛋白水平比正常為高,其增生速度比管腔A型和B型快。5
HER2型乳癌細胞由於攜帶過多的HER2基因,使癌細胞上的HER2蛋白數量比正常多。5 HER2蛋白控制乳腺細胞的生長、分裂和自我修復。5 當HER2蛋白大量增多時,會導致癌細胞不受控制地分裂並迅速生長。5
三陰性型
三陰性型代表癌細胞既是HR(即ER和PR)陰性,亦是HER2陰性,因此三陰性型癌細胞不受荷爾蒙和HER2影響。5 比起其他類型的乳癌,三陰性型乳癌更容易入侵其他器官和復發,而且針對三陰性型乳癌的治療選擇也較少。5
這種乳癌的患者多數為擁有BRCA1基因變異(70%擁有遺傳性BRCA基因變異的乳癌患者皆患有三陰性型乳癌)、50歲以下、西班牙裔或者非洲裔的女性。5
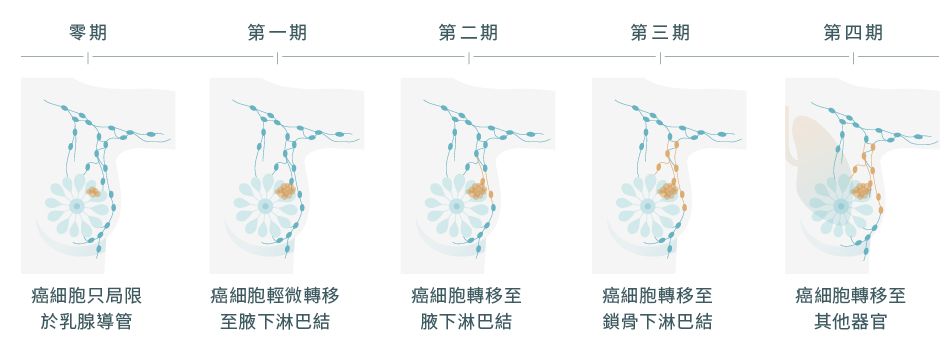
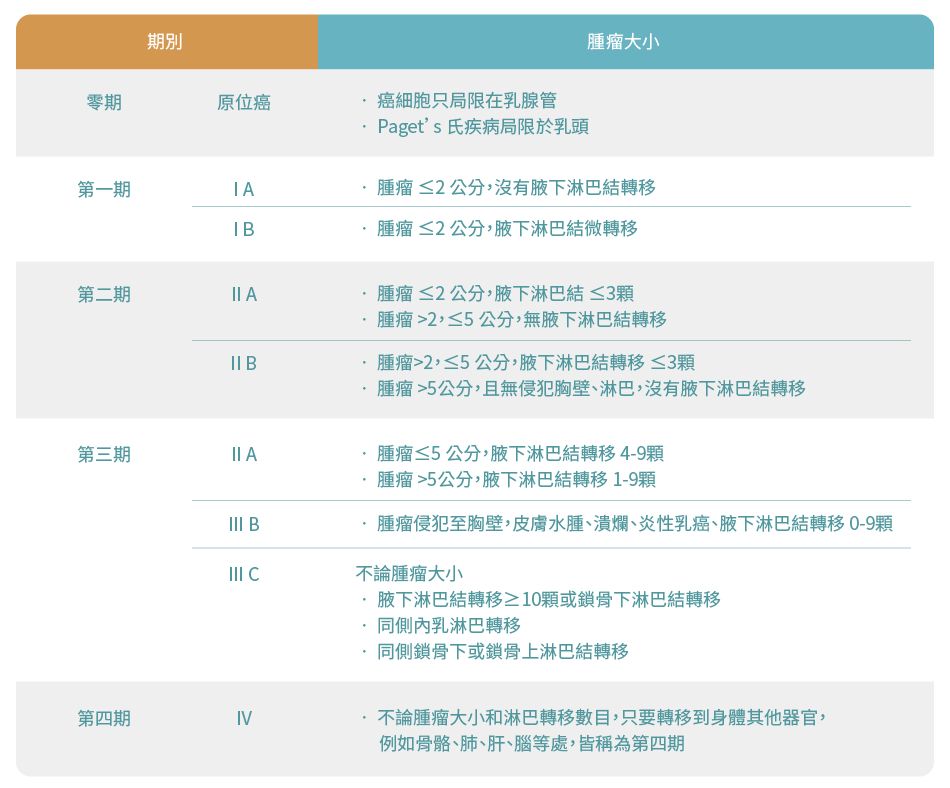
乳癌的分期
乳癌可介定為零期至第四期,醫生會根據腫瘤大小與組織情況、受影響淋巴數目、生物標記反應及癌細胞轉移情況來為乳癌分期。7
不同分期的乳癌有以下分別:7,8
根據美國癌症聯合協會 (AJCC) 第8版針對乳癌的病理特徵,在臨床上將乳癌分為四期。
參考資料:
- Smart Patient, Hospital Authority. Disease management – Breast cancer. Available at: https://www21.ha.org.hk/smartpatient/SPW/en-us/Disease-Information/Disease/?guid=bc5c075d-d161-4abc-9b1b-1b1ca15d6947. Accessed May 14, 2021.
- Cancer Research UK. How cancers grow. Available at: https://www.cancerresearchuk.org/about-cancer/what-is-cancer/how-cancers-grow. Accessed May 14, 2021.
- Susan G. Komen. What is breast cancer? Available at: https://www.komen.org/breast-cancer/facts-statistics/what-is-breast-cancer/. Accessed November 25, 2020.
- Hong Kong Cancer Registry. Female Breast Cancer. Available at: https://www3.ha.org.hk/cancereg/pdf/factsheet/2018/breast_2018.pdf. Accessed November 27, 2020.
- Cancer Treatment Centers of America. Breast cancer molecular types. Available at: https://www.cancercenter.com/cancer-types/breast-cancer/types/breast-cancer-molecular-types. Accessed April 9, 2021.
- Iqbal BM, Buch A. Hormone receptor (ER, PR, HER2/neu) status and proliferation index marker (Ki-67) in breast cancers: Their onco-pathological correlation, shortcomings and future trends. Med J DY Patil Univ. 2016;9:674-679.
- Susan G. Komen. Breast cancer stages and staging. Available at: https://www.komen.org/breast-cancer/diagnosis/stages-staging/. Accessed November 25, 2020.
- Kalli S, et al. American Joint Committee on Cancer’s Staging System for Breast Cancer, Eighth Edition: What the Radiologist Needs to Know. Radiographics. 2018;38(7):1921-1933.
關注
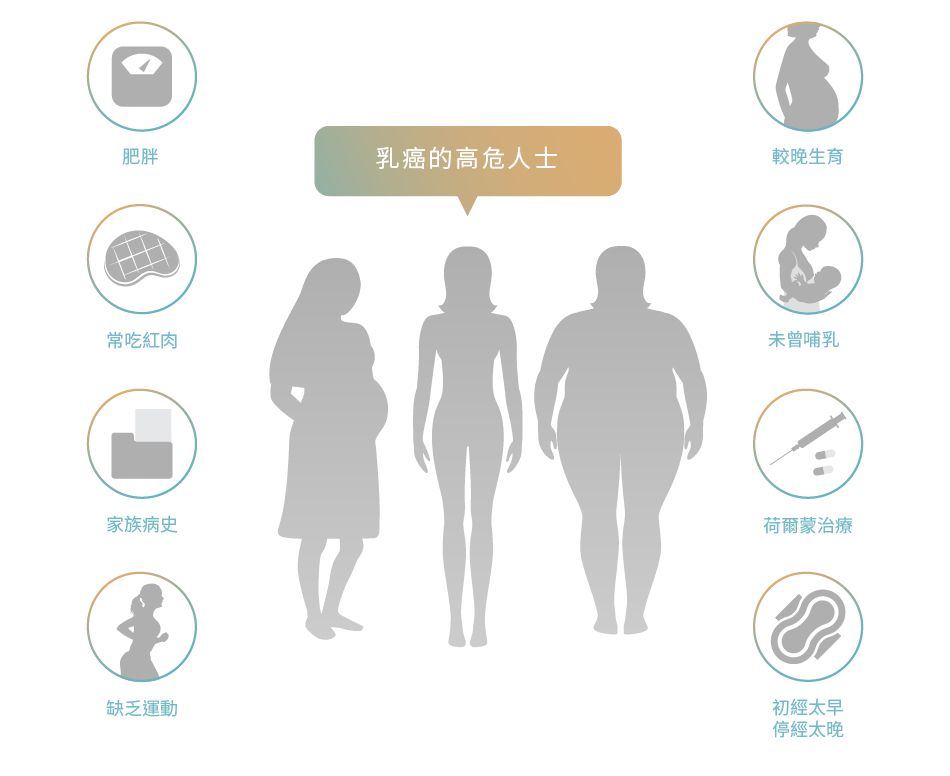
患上乳癌的高風險因素
事實上擁有較多高危因素的人士患上乳癌的機會更大,但任何人都有機會患上乳癌,欠缺高危因素的人也不能掉以輕心。1 無論是否屬於乳癌的高危人士,也需要定期進行乳癌篩查。1
增加患上乳癌風險的因素包括:
• 性別:女性比男性更易罹患乳癌1
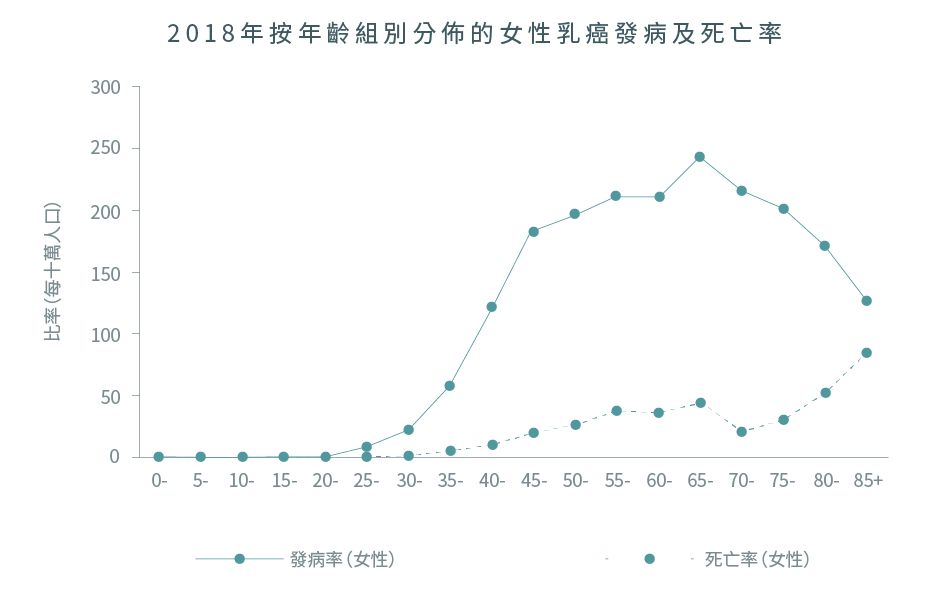
• 年齡:患乳癌的風險在40歲後隨年齡上升。2018年香港女性乳癌患者的年齡中位數是57歲1,2
其他因素:1
參考資料:
- Mayo Clinic. Breast cancer – Symptoms & causes. Available at: https://www.mayoclinic.org/diseases-conditions/breast-cancer/symptoms-causes/syc-20352470. Accessed April 9, 2021.
- Hong Kong Cancer Registry. Female Breast Cancer. Available at: https://www3.ha.org.hk/cancereg/pdf/factsheet/2018/breast_2018.pdf. Accessed November 27, 2020.
症狀
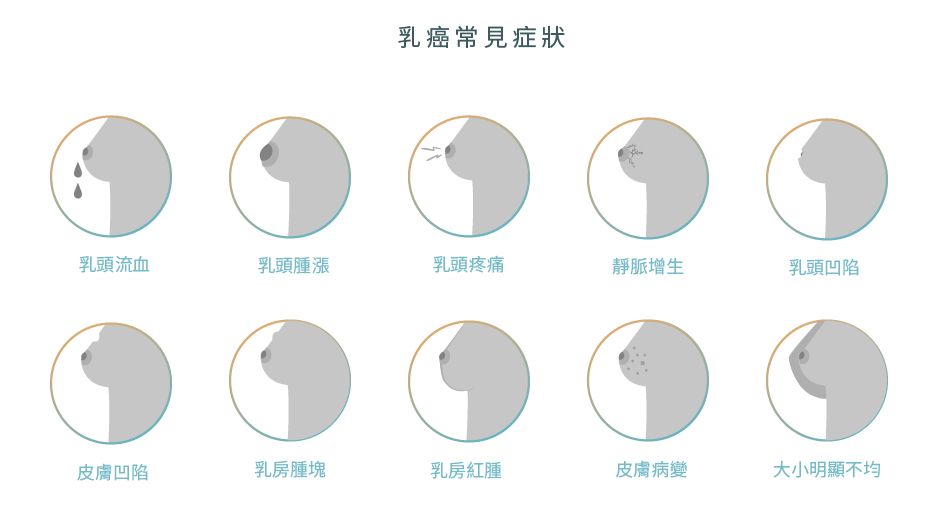
乳癌較常見於女性身上,但男女均有機會患上。早期乳癌可能毫無症狀,而並不是所有乳房腫塊都會演化成乳癌,例如纖維瘤和乳腺囊腫等,只有惡性腫塊會形成乳癌。1 腫塊的良性或惡性不能單憑肉眼或觸感來判斷,需要經抽取組織作出詳細的測試,才能仔細分辨。1
參考資料:
- Mayo Clinic. Breast cancer – Symptoms & causes. Available at: https://www.mayoclinic.org/diseases-conditions/breast-cancer/symptoms-causes/syc-20352470. Accessed April 9, 2021.
診斷
醫生會為懷疑患上乳癌的患者進行以下幾種檢查,以判斷患者是否患上乳癌。1
乳癌的初步診斷
臨床乳房檢查1
醫生會透過觸摸和目測檢查乳房、腋下、胸骨下的位置有沒有乳癌症狀,例如腫塊或其他變化。
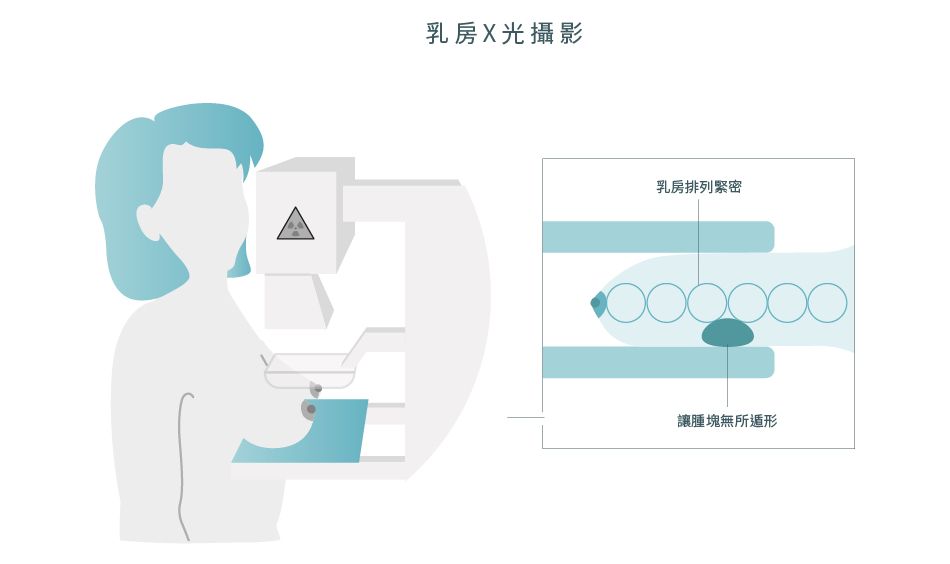
乳腺造影攝影檢查1
使用X光為乳房組織造影。如若擔心放射性檢查風險,請先與醫生商討相關風險。X光乳腺造影檢查是最有效的乳癌診斷方式,可以找出早期腫瘤並及早進行治療,延長患者的生命。
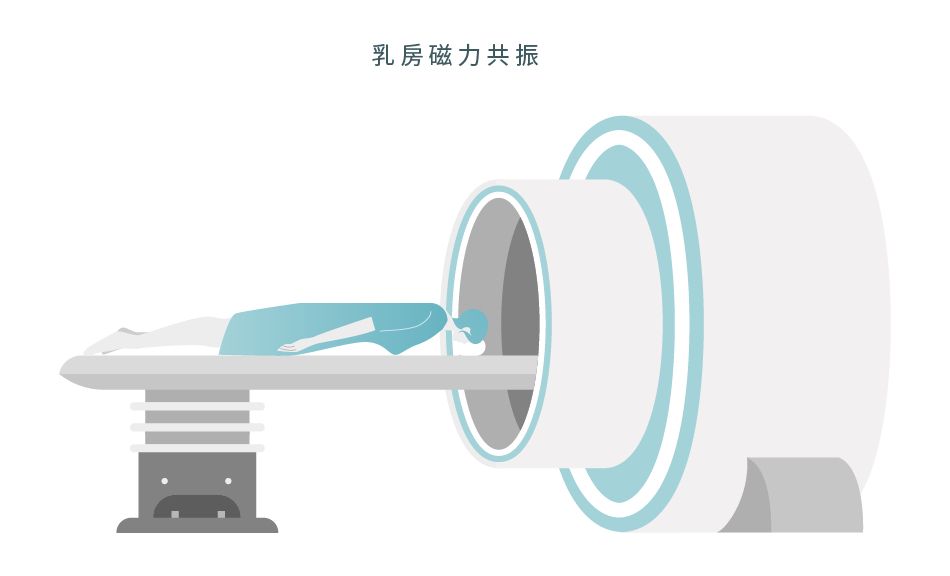
磁力共振造影檢查 (MRI)1,2
最主要用作協助醫生診斷及評估乳癌嚴重程度,有時候亦能協助醫生判斷乳癌的分期。
以下乳癌高危人士會合併使用MRI和X光乳腺造影檢查:
- 驗出了BRCA1或BRCA2基因變異
- 有乳癌家族病史
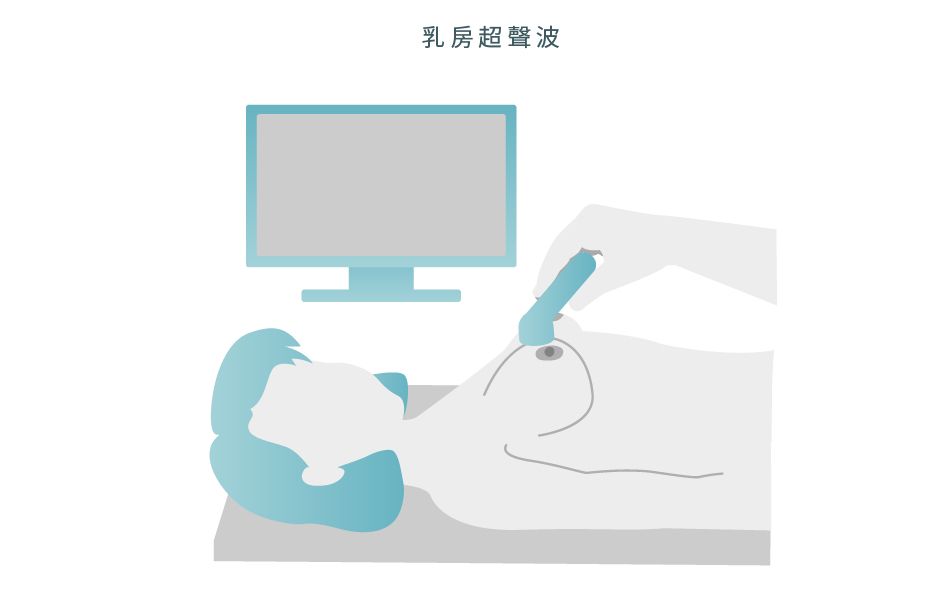
超聲波1
功能主要是協助醫生確定腫塊是否有機會演化為癌症。通常是在X光乳腺造影檢查、MRI或臨床乳房檢查中發現異常後進行。
怎樣知道乳癌的種類?
活體組織檢驗(活檢)是從腫塊位置抽取一部分組織或細胞,然後將組織切片,在病理實驗室的顯微鏡下觀察細胞是否已有不正常增生的情況,以確診癌症的方法。1
醫生會利用從活檢抽取的癌組織,測試癌細胞有沒有女性荷爾蒙受體 (HR) 和人類表皮生長因子受體-2 (HER2) 等生物標記,並按腫瘤的增生速度來判斷乳癌的種類。1
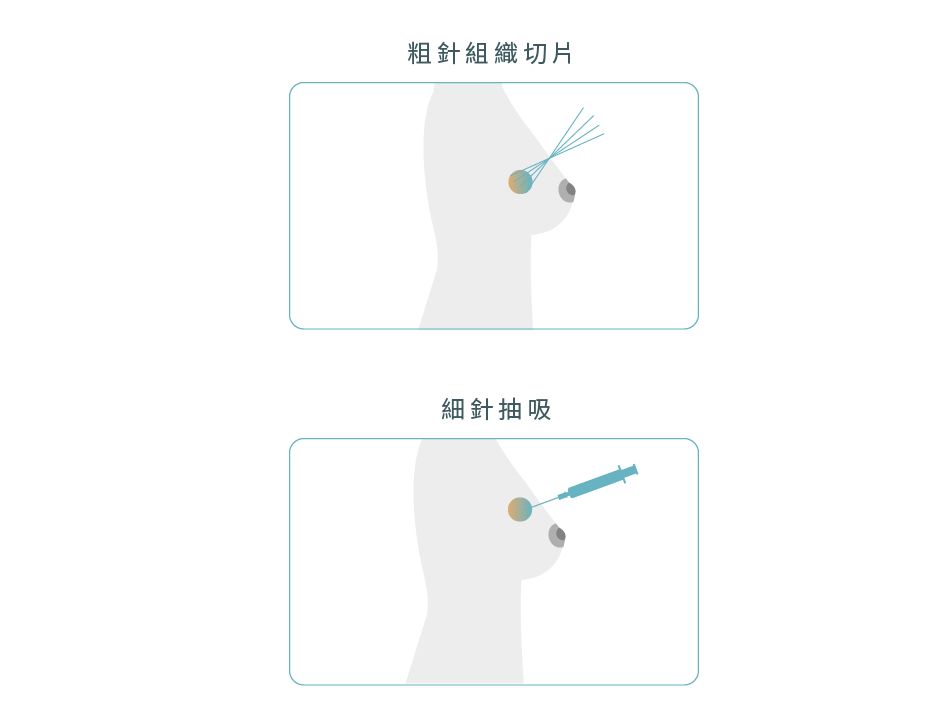
粗針穿刺活檢1,3
使用粗針頭從病灶抽取組織以供切片作出病理檢驗,有時候,醫生需要使用超聲波、磁力共振等造影方法,以影像導引粗針穿刺。
細針抽吸活檢 [Fine needle aspiration (FNA)]1,3
可觸摸到的乳房病灶也可以使用較幼的針頭吸取細胞診斷。由於針頭較幼,對患者的傷害也較小,而且整個抽取過程可以快至幾分鐘內完成。
參考資料:
- Mayo Clinic. Breast cancer – Diagnosis & treatment. Available at: https://www.mayoclinic.org/diseases-conditions/breast-cancer/diagnosis-treatment/drc-20352475. Accessed April 9, 2021.
- Susan G. Komen. Breast MRI. Available at: https://www.komen.org/breast-cancer/screening/mri/. Accessed April 9, 2021.
- Susan G. Komen. Biopsies. Available at: https://www.komen.org/breast-cancer/diagnosis/biopsies/. Accessed April 9, 2021.
治療
乳癌有甚麼治療方法?
治療乳癌的方法因應患者身體狀況及意願、乳癌的種類及分期而有所不同,醫生會按照乳癌的分期為患者提供不同的治療方法。1,2 患者應該仔細研究醫生推薦的治療方式,了解清楚當中的風險和好處,如果需要的話,甚至可以嘗試尋求其他醫生提供第二醫療意見,在綜合各方意見並考慮周全後才作出選擇。1,2
治療乳癌的方法主要分為術前輔助性治療 (neoadjuvant treatment) 及輔助性治療 (adjuvant treatment)。1,2 術前輔助性治療在主要療程前進行,目的是先將太大或難以切除的腫瘤縮小。1,2 相反,輔助性治療在主要療程後進行,消滅擴散和療程後仍然存在的癌細胞,降低癌症復發的風險。1,2
手術1,2
手術前後通常會於乳房、胸部、腋下進行放射治療或化學治療,作為術前輔助性治療及輔助性治療。因應腫瘤分期和位置的不同,醫生會判斷應該進行哪一種手術:
- 局部乳房腫瘤切除手術(乳房保留手術):切除腫瘤和周圍部分正常組織,旨在盡量保留整體乳房。有時候只需1次手術,便已經能將整個腫瘤切除,但有些患者可能需要第2次手術來移除附近的淋巴組織
- 乳房部分切除手術:切除部分含有腫瘤的乳房
- 全乳切除手術:切除整個乳房,可能可以保留部分淋巴結、胸肌、乳房皮膚和乳頭,患者亦可以進行乳房重建手術。接受這類手術的患者多數是之前曾接受局部乳房腫瘤切除手術及放射治療的乳癌復發患者
在做手術前有甚麼要注意的?9
- 冷靜思考其他治療選擇
- 患者在作出任何選擇之前,應該先有耐性地了解除了手術以外的其他治療方案,並考慮最適合自己的治療方案,避免太快下決定,錯過最佳的治療選擇。例如,比起立刻做手術移除腫瘤,先進行化療再施手術可能會帶來更好的效果
- 第二醫療意見
- 即使患者滿意目前的治療方案,尋求第二醫療意見也更能令患者確定自己的選擇,甚至會因此發現一些更有效或更安全的治療選擇
- 請諮詢醫生有關先進行化療再做手術的可能性
- 先進行化療再做手術有以下幾項好處:
- 先清理淋巴結裡的癌組織,能減少移除淋巴結手術的切除範圍和副作用
- 先縮小乳癌腫瘤能減少隨後手術的切除範圍、改善切除邊緣狀態和手術後的乳房外觀
- 患者可服用只能於手術前使用的藥物
- 能透過監察腫瘤對化療的反應以確保化療的效用
- 乳房重建手術
- 部分女性患者會考慮重建乳房以回復乳房的正常外觀。重建手術可以在乳房切除手術後立刻或待確保沒有復發後進行。在一般情況下,術後立刻進行重建的乳房外觀會較好。因此,在乳癌切除手術前可以先與整型外科醫生商量好有關乳房重建手術的事項
手術後的注意事項:
- 人工乳房10,11
- 完成手術的幾個星期後,由矽膠或其他物料製成的義乳可以直接放在胸膛皮膚之上,或者放在特製的胸圍裡面
- 留院期間10-12
- 大部分完成手術的患者需要留院觀察,若已進行乳房重建手術,留院時間會因應重建手術的種類而延長
- 完成手術後患者的胸膛、腋下和肩膀會感到疼痛;胸膛往後亦會永久感到麻木,有時候似乎會回復一些感覺,但將會與手術前的感官完全不同
- 如果手術中清除了腋下淋巴腺,患者的腋下和手臂後方或者會感到麻木或灼熱。移除淋巴結亦會導致該側上肢淋巴回流受阻引起身體部分液體的累積,術後或幾年後,上臂、手、手指、胸部或背部也有機會因此而水腫
- 減輕淋巴水腫的療法主要是手法淋巴引流術,一種通過輕柔、定向拉伸皮膚的方式刺激淋巴管收縮的按摩技術。通過淋巴引流術縮小肢體體積後,長期穿著尺寸合身的加壓彈力服可以保持淋巴引流術的療效
放射治療 [Radiation therapy(俗稱電療)]1,2
不論分期,利用高能量射線或物質殺死局部癌細胞。當中包括以下3種:
- 體外全乳房照射:儀器在體外對癌細胞輸出高能量射線
- 體內放射治療或部分性乳房放射治療:將放射性物質放在癌細胞附近的乳房或癌細胞裡面
- 術內放射治療:局部乳房腫瘤切除手術後,露出的乳房組織會接受放射治療
接受放射治療前的準備13
- 治療前的規劃
放射治療可以誤損其他正常的組織,因此治療需要經過放射腫瘤科醫生仔細的規劃和精準地進行。仔細的規劃可以確保治療能盡量消除最多的癌細胞,同時為其他正常的身體部份帶來最少的傷害。
在進行放射量和治療位置規劃的時候,患者需要躺在一張特製的治療桌上,讓醫生在患者的皮膚上留下一些小如針頭的記號,以確保患者每次接受治療的位置都一樣。這些記號可能是暫時性的墨漬或者永久性的刺青,若果是墨水記號,在完成治療前不可把它們洗掉。
接受放射治療之後有甚麼要注意的?13
• 治療的副作用
放射治療常見的副作用包括痛楚、皮膚轉變、疲倦。長遠來說,接受放射治療的乳房會變得較硬和變小,尤其手術傷痕附近的膚色亦會稍微變黑,手臂、乳房、胸膛或背部會有水腫,亦有很小機會有暫時性的脫髮。如果副作用嚴重且難以忍受,請尋求醫護人員協助。
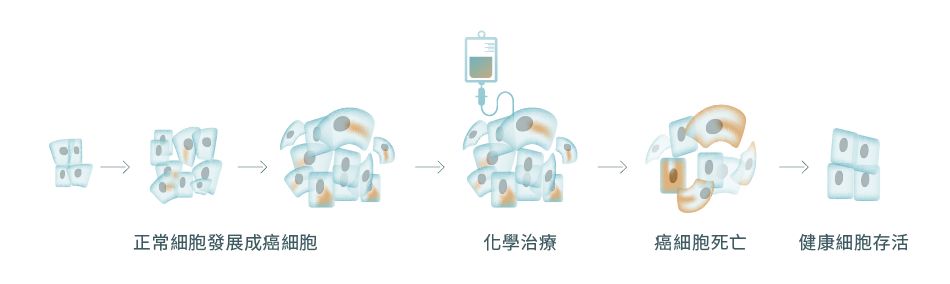
化學治療 (Chemotherapy)1,2
化學治療(簡稱化療)適用於第一至四期乳癌,醫生會把藥物注射血液中,減弱和破壞癌細胞。藥物通常以複方使用,使用不止一種藥物來治療癌症的方法稱為聯合化療。14 儘管藥物組合通常用於治療早期乳癌,但晚期乳癌更常使用單一化學藥物治療。15
化療的其中一個優勢是短時間內就能看到反應,甚至可能比荷爾蒙療法更快令腫瘤縮小。如果第1次化療的反應不佳,癌腫瘤繼續生長,可以進行第2、第3次化療,每一次化療稱為「一線」。隨著第一線、第二線、第三線化療推進,癌腫瘤對化療的反應會愈來愈小,擴散型乳癌很多時候需要進行多次化療(四線或以上)。
以下是一些常見的乳癌化療藥物類型和例子:14,15
| 作用原理 | 藥物例子 | 副作用 | |
| 烷基化劑
(Alkylating agents) |
破壞DNA,阻止細胞繁殖,殺死細胞 |
|
|
| 抗代謝物
(Antimetabolite) |
當細胞分裂時,干擾細胞的RNA和DNA |
|
|
| 植物生物鹼
(Alkaloid) |
由天然產物製成的藥物,可以阻止細胞分裂 |
|
|
| 抗腫瘤抗生素
(Antineoplastic antibiotic) |
由微生物製成的抗腫瘤藥物,不同於治療感染的抗生素。它們可以在細胞週期的所有階段都起到作用,可以破壞DNA,減慢或停止細胞生長所需的DNA合成 |
|
|
| 微管抑制劑 / 抗微管劑
(Microtubule inhibitors/anti-microtubule agents) |
阻斷微管增長,阻止細胞繼續進行分裂,從而導致細胞死亡,並且能降低癌細胞的移動和侵襲能力 |
|
接受化療前的準備1,2
- 了解植入式靜脈導管裝置
一些患者會在胸部的皮下植入一個靜脈導管裝置,方便日後輸注化療藥物,這個裝置會在3-6個月的療程中一直留在同一個位置。
接受化療之後有甚麼要注意的?1,2
- 治療的副作用
常見的化療副作用包括脫髮、噁心、嘔吐、腹瀉、口瘡、貧血或疲倦等等,醫生可能會處方一些能紓緩噁心或副作用的藥物,以幫助患者順利渡過療程。開始接受化療之後,患者可以告知醫護人員每次療程後的身體變化,讓他們幫助減輕療程的副作用,或跟據患者的需要改善治療方案。
荷爾蒙療法(抗雌激素療法)[Hormonal (anti-estrogen) therapy]1,2
用於管腔A型、管腔B型乳癌患者(荷爾蒙受體陽性),按不同癌症分期用藥。
| 作用原理 | 藥物例子 | 副作用 | |
| 芳香環轉化酶抑制劑
(AI) |
壓抑製造雌激素的芳香環轉化酶,抑制停經女性的雌激素分泌 |
|
|
| 選擇性雌激素受體調節劑
(SERMs) |
透過競爭抑制雌激素與其受體結合,阻止雌激素作用的發揮,從而抑制癌細胞的增殖 |
|
|
| 雌激素受體下調劑
(ERDs) |
抑制雌激素在癌症轉移乳房組織的作用 |
|
|
在接受荷爾蒙治療前有甚麼要注意的?
- 服藥指示
在治療開始之前,患者應先了解清楚服藥的指示,包括何時、多久注射或服藥一次和每次的藥物用量。患者需要按指示在指定的時間內接受指定足夠份量的藥物。
接受荷爾蒙治療之後有甚麼要注意的?
• 治療的副作用
一些包含他莫昔芬及 / 或芳香環轉化酶抑制劑的荷爾蒙治療需要持續約5-10年時間,加上副作用的影響,患者可能難以完成荷爾蒙治療。若因治療而出現的停經症狀令人難以忍受,請與醫生討論應對的紓緩方法。
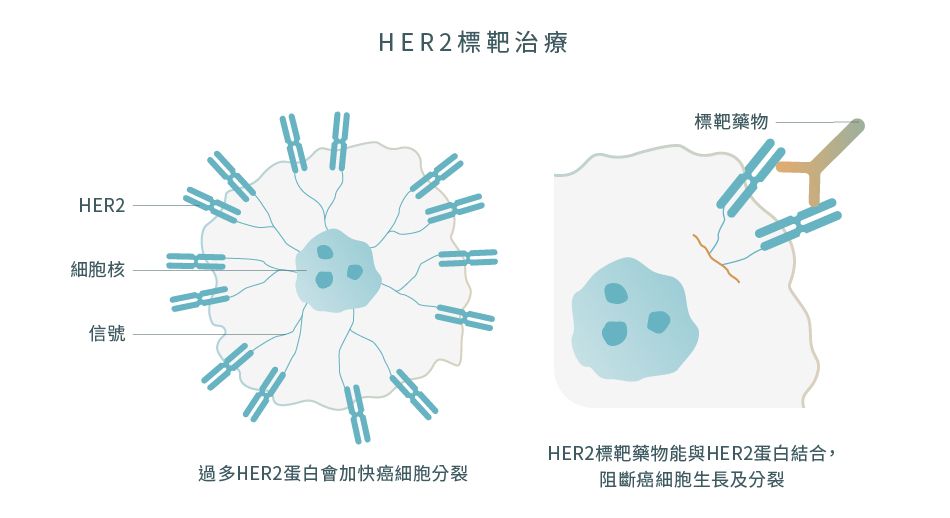
標靶治療 (Targeted therapy)2,16
人類表皮生長因子受體-2 (HER2) 標靶治療
HER2標靶藥物能精確地與HER2陽性癌細胞表面上的HER2蛋白結合,旨在阻止HER2激發癌細胞生長,以減緩甚至停止癌症的進展。標靶藥物由於針對HER2陽性的癌細胞進行攻擊,因此相比化療,標靶藥物對健康細胞造成的影響較低。醫生會測試乳癌組織中是否存在過量的HER2基因,以確定患者是否可以從標靶治療方案中受益。
醫生會按患者乳癌的種類來處方不同標靶藥物:
| 藥物例子
|
作用原理 | 乳癌分期 | 一線治療 | 二線(或之後)治療 | 藥物種類 | 副作用 | |
| 一至三期 | 四期 | ||||||
| 曲妥珠單抗
(Trastuzumab)
|
通過與HER2結合,阻止EGF與HER2再結合,進而延緩癌細胞生長,亦能降少癌細胞表面的HER2數量。同時,Trastuzumab也能抑制腫瘤血管新生和誘發體內免疫作用 | ✓ | ✓ | ✓ | ✓ | 靜脈注射藥劑或注射藥劑 |
|
| 帕妥珠單抗
(Pertuzumab) |
通過與HER2結合,阻滯了HER2與其它受體的聚合,從而減緩腫瘤的生長 | ✓ | ✓ | ✓ | ✓ | 靜脈注射藥劑 |
|
| 曲妥珠單抗—美坦新複合體
[Ado-trastuzumab emtansine (T-DM1)] |
結合Trastuzumab和微管抑制劑DM1,阻斷EGF與HER2再結合以及微管合成,既能延緩癌細胞生長,亦可導致有絲分裂終止和細胞死亡 | ✓ | ✓ | ✓ | 靜脈注射藥劑 |
|
|
| 曲妥珠單抗—德鲁替康複合體
[Fam-trastuzumab deruxtecan (Trastuzumab Deruxtecan)] |
結合Trastuzumab和拓撲異構酶抑制劑Deruxtecan,阻斷EGF與HER2再結合以及有絲分裂,能延緩癌細胞生長和導致細胞死亡 | ✓ | ✓ | 靜脈注射藥劑 |
|
||
| 圖卡替尼
(Tucatinib) |
酪氨酸激酶抑制劑,可以抑制HER2和HER3的磷酸化及下游訊息傳遞路徑,有助抑制癌細胞生長 | ✓ | ✓ | 丸劑 |
|
||
| 來那替尼
(Neratinib) |
酪氨酸激酶抑制劑,可以抑制HER2、HER4和EGFR的磷酸化及下游訊息傳遞路徑,有助抑制癌細胞生長 | ✓ | ✓ | ✓ | 丸劑 | ||
| 拉帕替尼
(Lapatinib) |
酪氨酸激酶抑制劑,可以抑制HER2和EGFR的磷酸化及下游訊息傳遞路徑,有助抑制癌細胞生長 | ✓ | ✓ | 丸劑 | |||
針對荷爾蒙受體陽性乳癌的標靶治療
用於管腔A型、管腔B型(荷爾蒙受體陽性)乳癌患者。
| 作用原理 | 藥物例子 | 副作用 |
| 抑制癌細胞的分裂複製,從而導致癌細胞死亡
|
1. CDK 4/6抑制劑
2. mTOR抑制劑
3. PIK3CA抑制劑
|
|
BRCA1/2變異型乳癌的標靶治療
配合化療,為擁有BRCA1/2型基因變異的患者,針對HER2陰性的癌細胞進行治療。荷爾蒙受體陽性的擴散性乳癌則應結合荷爾蒙療法以進行治療。
| 作用原理 | 藥物例子 | 副作用 |
| 能阻礙癌細胞修復受損的DNA,從而導致癌細胞死亡
|
PARP抑制劑
|
|
在接受標靶藥治療前有甚麼要注意的?
- 服藥指示
在治療開始之前,患者應先了解清楚服藥的指示,包括何時、多久注射或服藥一次和每次的藥物用量。患者需要按指示在指定的時間內服用指定足夠份量的藥物。
接受標靶藥治療之後有甚麼要注意的?
- 病情的觀察
擴散型乳癌的患者在開始接受治療後的每數個月都需要接受檢查,檢視癌細胞對治療的反應和產生抗藥性*的跡象,以便醫生檢討和調整治療方式。檢查項目包括X光、電腦斷層掃描、正電子掃描及骨骼掃描。
*甚麼是抗藥性?
一些擴散型乳癌細胞需要某種蛋白或者經過某種途徑才能夠增生,而減慢或停止這些蛋白和途徑的藥物作用,可能只能維持一段時間而已,久而久之,癌細胞便可以發展出別的方式來跳過這些被堵塞的路徑,從而繼續生長,造成標靶藥治療失效,此為抗藥性。
參考資料:
- Mayo Clinic. Breast cancer – Diagnosis & treatment. Available at: https://www.mayoclinic.org/diseases-conditions/breast-cancer/diagnosis-treatment/drc-20352475. Accessed April 9, 2021.
- NIH. Breast cancer treatment (adult) (PDQ®)-Patient version. Available at: https://www.cancer.gov/types/breast/patient/breast-treatment-pdq. Accessed April 9, 2021.
- Breastcancer.org. Stage 0 treatment options. Available at: https://www.breastcancer.org/treatment/planning/cancer_stage/stage_0. Accessed April 9, 2021.
- Breastcancer.org. Stage IA & IB treatment options. Available at: https://www.breastcancer.org/treatment/planning/cancer_stage/stage_i. Accessed April 9, 2021.
- Breastcancer.org. Stage IIA & IIB treatment options. Available at: https://www.breastcancer.org/treatment/planning/cancer_stage/stage_iia_iib. Accessed April 9, 2021.
- Breastcancer.org. Stage IIIA, IIIB & IIIC treatment options. Available at: https://www.breastcancer.org/treatment/planning/cancer_stage/stage_iiia_op_iiic. Accessed April 9, 2021.
- Breastcancer.org. Stage IV treatment options. Available at: https://www.breastcancer.org/treatment/planning/cancer_stage/stage_iv. Accessed April 9, 2021.
- Cancer Treatment Centers of America. Breast cancer molecular types. Available at: https://www.cancercenter.com/cancer-types/breast-cancer/types/breast-cancer-molecular-types. Accessed April 9, 2021.
- Holmes DR. 5 things you should do before undergoing breast cancer surgery. Available at: https://www.drholmesmd.com/blog/5-things-you-should-do-before-undergoing-breast-cancer-surgery. Accessed November 30, 2020.
- Susan G Komen. Mastectomy. Available at: https://www.komen.org/breast-cancer/treatment/type/surgery/mastectomy. Accessed April 9, 2021.
- Susan G Komen. Deciding between mastectomy or lumpectomy. Available at: https://www.komen.org/breast-cancer/treatment/type/surgery/mastectomy-vs-lumpectomy. Accessed April 9, 2021.
- Rockson SG. Lymphedema after breast cancer treatment. N Engl J Med. 2018;379:1937-1944.
- Susan G Komen. Going through radiation therapy. Available at: https://www.komen.org/breast-cancer/treatment/type/radiation-therapy/what-to-expect. Accessed April 10, 2021.
- University of Iowa Hospital & Clinics. Types of chemotherapy. Available at: https://uihc.org/health-topics/types-chemotherapy. Accessed April 10, 2021.
- American Cancer Society. Chemotherapy for breast cancer. Available at: https://www.cancer.org/cancer/breast-cancer/treatment/chemotherapy-for-breast-cancer.html. Accessed April 10, 2021.
- American Cancer Society. Targeted drug therapy for breast cancer. Available at: https://www.cancer.org/cancer/breast-cancer/treatment/targeted-therapy-for-breast-cancer.html. Accessed April 10, 2021.
復康
術後復康運動1
進行復康運動前的準備(手術後的3-7天)
- 在開始任何運動之前,須得到醫生同意,並先向醫生了解合適的運動
- 像平常一樣梳理頭髮、洗澡、穿衣服和吃飯時,請使用與手術同側的手臂
- 務必詢問醫生是否可以舉起較重的物品
- 抬起手臂,將手打開和關閉15-25次。接下來,彎曲並拉直肘部幾次。每天重複3-4次。這些動作可幫助將淋巴液移出手臂
- 每天至少進行6次深呼吸練習(使用隔膜)。躺下,慢慢深呼吸。嘗試擴大胸部和腹部時,盡量呼吸空氣(將肚臍推離脊椎)。放鬆並呼吸。重複4-5次。這些動作將有助於保持胸部的正常運動,使肺部更容易活動
復健運動準則
- 術後手臂後面和 / 或胸壁會有灼痛、刺痛、麻木或酸痛的感覺。但是,除非發現異常腫脹或壓痛,否則可以繼續進行復康運動
- 運動前先洗熱水澡以溫暖和放鬆肌肉,可能會對進行復康運動有所幫助
- 進行復康運動時,穿著舒適、寬鬆的衣服
- 慢慢活動,直到感到身體舒展。保持每次拉伸動作5秒
- 進行復康運動時,請勿跳動或做其他任何劇烈動作
- 每次動作應進行5-7次,嘗試正確地做每一項動作。如果在練習中遇到任何問題,請告訴醫護人員
- 每天進行兩次練習,直到恢復正常的身體靈活性,在手術後的幾個月繼續進行練習,可以幫助保持良好的活動能力
- 每次做動作時,務必深呼吸
以下是術後復健運動的一些例子:
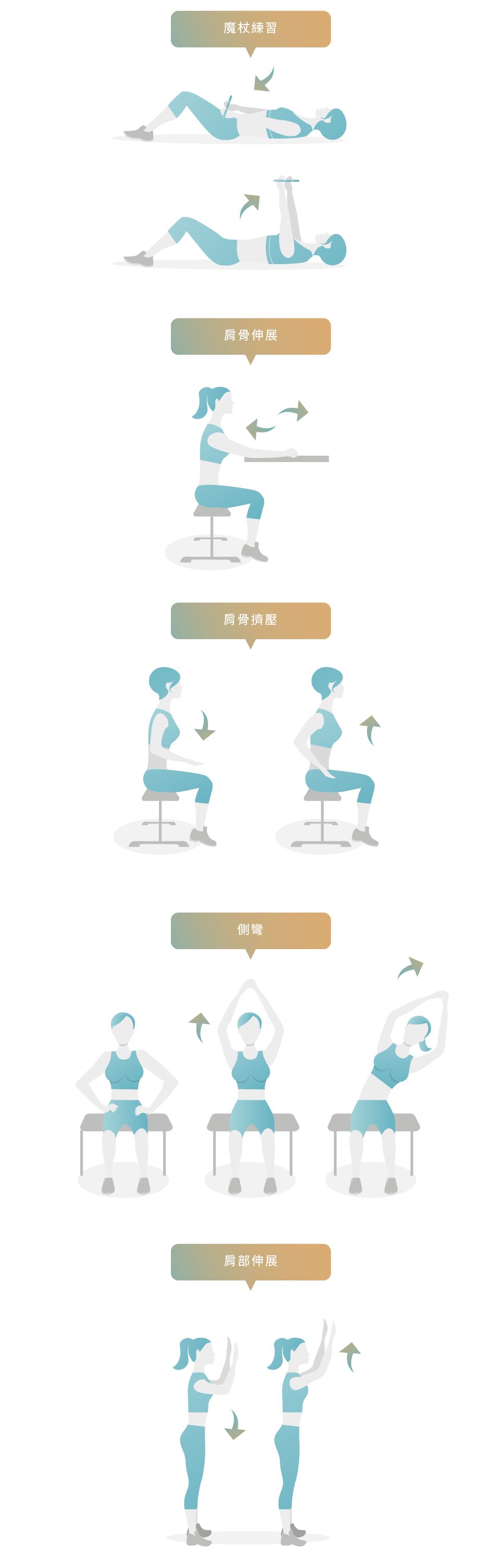
其他運動原則2
美國癌症協會推薦乳腺癌康復者:
- 定期進行運動
- 每周至少運動150分鐘
- 每周至少進行兩次力量訓練運動,例如深蹲、舉啞鈴、引體上升、划船等等
不過,在乳房手術後,最好避免立即進行劇烈運動。
飲食原則
治療結束應保持正常體重3
- BMI體重指標計算公式:體重(公斤)/ [ 身高(米)]2
- 體重指標18.5-22.9為適中;23或以上為過重
均衡飲食為基礎2
- 減少食用高熱量的食物和飲料
- 每天至少吃2杯半的水果和蔬菜
- 選擇100%全麥食品,例如100%全麥麵包和穀物、糙米、小米和藜麥
- 減少食用紅肉和加工肉。選擇食用雞肉、魚類或豆類
- 減少食用含有不健康脂肪(飽和脂肪和反式脂肪)的食物,例如紅肉、家禽的皮、全脂乳製品、油炸食品、人造牛油或微波爆米花等
- 多吃含有健康脂肪(不飽和脂肪)的食物,例如橄欖油、堅果和天然堅果油、牛油果和橄欖
- 女性的酒精攝取量限制為每天少於1杯,男性為每天少於2杯
除此之外,患者於康復期間與朋友及家人保持良好關係也十分重要。如有需要,患者亦可多與輔導員、醫務社工和患者互助組織分享治療期望和憂慮。1
參考資料:
- American Cancer Society. Exercises after breast cancer surgery. Available at: https://www.cancer.org/cancer/breast-cancer/treatment/surgery-for-breast-cancer/exercises-after-breast-cancer-surgery.html. Accessed April 10, 2021.
- Susan G Komen. Healthy lifestyle for breast cancer survivors. Available at: https://www.komen.org/breast-cancer/survivorship/healthy-lifestyle/. Accessed April 10, 2021.
- Centre for Health Protection, Department of Health. Body mass index (BMI) distribution. Available at: https://www.chp.gov.hk/en/statistics/data/10/280/427.html. Accessed April 10, 2021.